Артериальная гипертензия (АГ) — многофакторное заболевание. Это означает, что эссенциальная АГ является комплексом взаимосвязанных гемодинамических, метаболических и нейрогуморальных нарушений [7]. Среди факторов, способствующих развитию АГ, можно выделить возраст, пол, этнические особенности, особенности внутриутробного и неонатального периодов, наследственную предрасположенность, в частности генетические дефекты, повышенное потребление поваренной соли, злоупотребление алкоголем, низкую физическую активность, избыточную массу тела, состояние активности симпато-адреналовой (САС) и ренин-ангиотензиновой (РАС) систем [9]. Представление об основных патогенетических механизмах развития АГ дает мозаичная теория Пейджа, согласно которой один этиопатогенетический фактор не может вызвать АГ, а для развития заболевания важна их совокупность (рис.1) [2, 7]. Многообразие факторов, которые способствуют развитию и становлению АГ, свидетельствует о том, что АГ — сложное и не до конца изученное заболевание. Возможно, этим можно частично объяснить трудности в его лечении.
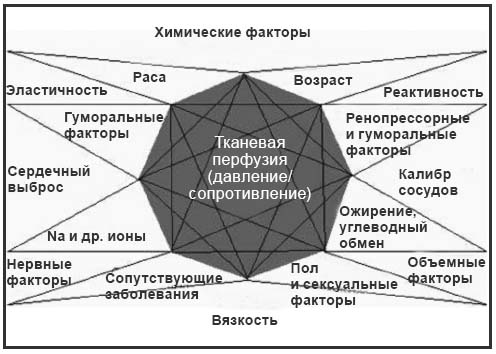
Рис. 1. Мозаичная теория патогенеза АГ
Особого внимания заслуживает АГ в рамках метаболического синдрома (МС), частота которого непрерывно растет (таблица). Сущность этого метаболического варианта АГ заключается в том, что артериальная гипертензия сочетается с такими факторами риска, как ожирение, нарушение липидного и углеводного обмена. Это способствует поражению органов-мишеней, развитию сердечно-сосудистых осложнений.
|
|
|
|
Абдоминальное ожирение (окружность талии):
|
|
|
- Мужчины
|
>102 см
|
|
- Женщины
|
> 88 см
|
|
Триглицериды
|
> 150 мг/дл (1,69 ммоль/л)
|
|
Хс ЛПВП:
|
|
|
- Мужчины
|
< 40 мг/дл (1,04 ммоль/л)
|
|
- Женщины
|
< 50 мг/дл (1,29 ммоль/л)
|
|
АД
|
> 130/>85 мм рт.ст.
|
|
Уровень глюкозы натощак
|
> 100 мг/дл
|
Таблица. Клинические критерии диагноза метаболического синдрома (АТР III)
Сложный патогенез развития АГ необходимо учитывать при ее лечении. Как известно, основная цель терапии АГ — снижение и поддержание артериального давления (АД) на целевом уровне для предупреждения поражения органов-мишеней и сердечно-сосудистых осложнений. Однако достижение целевых уровней АД — трудная задача. Наилучший показатель достижения целевого уровня АД получен в США и составляет 34%, в других странах он значительно ниже — от 5 до 25%. В России целевой уровень АД достигается только у 12% больных АГ. У большинства пациентов для достижения целевого уровня АД требуется сочетанное назначение нескольких гипотензивных препаратов. Многочисленные клинические исследования показали, что монотерапия эффективно контролирует АД у 40 – 50 % больных АГ [1, 3, 5, 14, 18]. В исследовании HOT у больных АГ II – III ст. монотерапия была эффективной в 25—40% случаев. В 7-м докладе Объединенного национального комитета по профилактике, диагностике и лечению повышенного АД указывается, что если АД превышает целевые уровни более чем на 20/10 мм рт.ст., следует рассмотреть целесообразность начала терапии двумя гипотензивными препаратами [2]. Частота применения комбинированного лечения в наиболее крупных многоцентровых исследованиях составляет от 45% (SHEP) до 93% (LIFE, COOPE) (рис.2) [1].
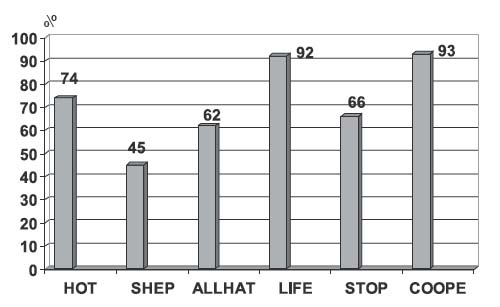
Рис. 2. Частота использования комбинированной гипотензивной терапии для достижения целевых уровней АД в различных рандомизированных многоцентровых исследованиях
Комбинированная гипотензивная терапия имеет ряд преимуществ. Это прежде всего возможность воздействия на патогенетические механизмы течения АГ, что при многофакторном развитии АГ имеет немаловажное значение. Влияние на различные механизмы патогенеза АГ позволяет потенцировать эффекты комбинируемых препаратов, а также тормозить активацию контррегуляторных механизмов, которые могут активироваться при снижении АД. Комбинированная гипотензивная терапия позволяет снизить дозы гипотензивных препаратов, что приводит к уменьшению частоты побочных явлений, улучшению переносимости лечения, а следовательно, приверженности пациентов к нему. Эффективность комбинированной гипотензивной терапии доказана в ряде многоцентровых исследований [19, 25].
Согласно Европейским (2003 г.), российским (2004 г.) и белорусским клиническим рекомендациям (2006 г.) по диагностике и лечению АГ, для терапии артериальной гипертензии имеется достаточно широкий спектр гипотензивных препаратов,таких как диуретики, ингибиторы ангиотензинпревращающего фермента, бета-адреноблокаторы, антагонисты кальциевых каналов, блокаторы рецепторов ангиотензина II, агонисты имидазолиновых рецепторов, альфа1-адреноблокаторы [4, 12, 17]. В рекомендациях выделены показания по выбору лекарственных препаратов для терапии АГ, сопутствующих клинических состояний. Особое внимание уделяется тактике комбинированной терапии. Отсутствие эффекта от монотерапии в течение 6—12 недель служит основанием для назначения второго, а при необходимости и третьего препарата. Комбинированная терапия в низких дозах может назначаться также на первом этапе медикаментозного лечения (рис.3).
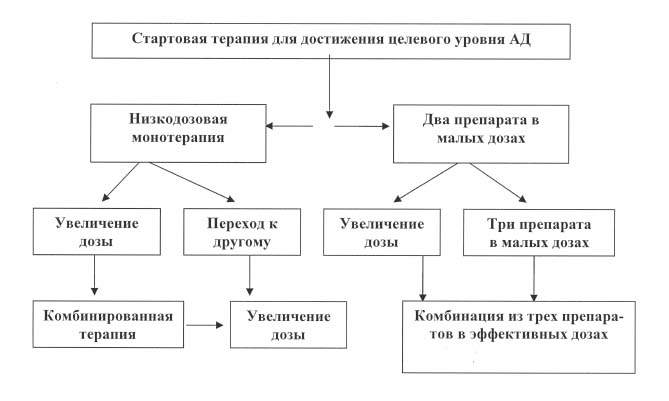
Рис. 3. Выбор стартовой терапии для достижения целевого уровня АД
Особым состоянием, при котором требуется назначение комбинированной терапии, является АГ при метаболическом синдроме, в том числе при сопутствующем сахарном диабете 2 типа. В большинстве случаев пациенты с артериальной гипертензией в рамках метаболического синдрома относятся к группе с высоким и очень высоким риском сердечно-сосудистых осложнений и для достижения целевого уровня АД нуждаются, как правило, в назначении двух и более гипотензивных препаратов.
Гипотензивными средствами, имеющими патогенетическую направленность при лечении больных с метаболическим синдромом, служат агонисты имидазолиновых рецепторов (АИР), представителем которых является моксонидин (физиотенз) [15].
Артериальная гипертензия в рамках метаболического синдрома, а также с сопутствующим сахарным диабетом 2 типа — показание для назначения АИР. Агонисты имидазолиновых рецепторов активируют имидазолиновые рецепторы I1 типа, расположенные в ростральном вентролатеральном отделе продолговатого мозга, что ведет к уменьшению активности симпатической нервной системы, снижению тонуса сосудодвигательного центра. Кроме того, АИР воздействуют на основной патогенетический механизм развития метаболического синдрома и ожирения — инсулинорезистентность [13, 20]. В то же время именно состояние инсулинорезистентности, а также активация САС и РАС относятся к числу одних из главных патогенетических механизмов развития АГ в рамках метаболического синдрома (рис. 4).
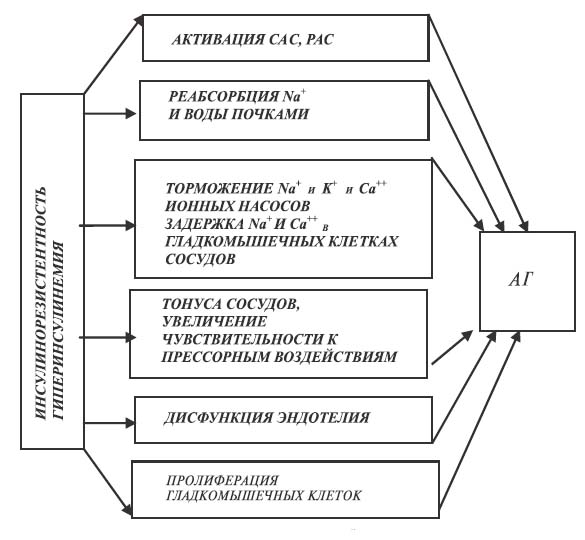
Рис. 4. Инсулинорезистентность в генезе артериальной гипертензии
С уменьшением инсулинорезистентности, повышением чувствительности тканей к инсулину, снижением активности САС связывают органопротекторные эффекты АИР. Так, в клинических исследованиях показаны кардиопротективные [6, 11, 22], нефропротективные [8, 24] и вазопротективные эффекты [6, 21], положительное влияние моксонидина на процессы мышления [10]. Агонисты имидазолиновых рецепторов продемонстрировали хороший клинический эффект при комбинации с различными гипотензивными препаратами. В исследовании TOPIC, проведенном в Великобритании [12, 27], изучалась эффективность моксонидина (физиотенза) в виде монотерапии и в комбинации с эналаприлом, амлодипином и гидрохлортиазидом. В исследовании приняли участие 566 пациентов в возрасте от 18 до 80 лет с эссенциальной артериальной гипертензией I – II ст., которые не получали гипотензивную терапию, или пациенты, у которых отмечалась ее низкая эффективность либо плохая переносимость других антигипертензивных препаратов. Перед назначением гипотензивного лечения в течение 4 недель больные получали плацебо. После окончания периода «плацебо» они принимали моксонидин в дозе 0,2 мг в сутки. При отсутствии достаточного гипотензивного эффекта через 4 недели доза моксонидина увеличивалась до 0,4 мг в сутки. Если в течение еще 4 недель не отмечалось уменьшение диастолического АД (ДАД) ниже 90 мм рт.ст. или снижение его менее 10 мм рт.ст. от исходных значений, назначалась комбинированная терапия. Моксонидин принимали в комбинации с амлодипином, эналаприлом и гидрохлортиазидом.
Исследование показало, что монотерапия была эффективна у 294 пациентов (52%). Применение моксонидина в рамках комбинированного лечения позволило нормализовать уровень АД со снижением ДАД менее 90 мм рт.ст. у 35,8% пациентов в комбинации 0,4 мг моксонидина и 5 мг амлодипина в сутки, у 22% больных — при сочетании 4 мг моксонидина и 10 мг эналаприла и у 15,6% — при сочетании 4 мг моксонидина и 12,5 мг гидрохлортиазида в сутки. Наилучший гипотензивный эффект получен в комбинации моксонидина и амлодипина. Частота побочных эффектов была низкой.
Таким образом, исследование TOPIC показало хорошую клиническую эффективность моксонидина как в виде монотерапии, так и в комбинации с другими гипотензивными препаратами.
Эффективность моксонидина (физиотенза) в виде монотерапии или в сочетании с другими гипотензивными препаратами у больных с метаболическим синдромом изучалась в исследовании CAMUS [23]. В нем участвовали 4005 пациентов с артериальной гипертензией с метаболическим синдромом и (или) избыточной массой тела. Диагноз метаболического синдрома основывался на классификации ВОЗ (1998). Средний возраст больных — 61 год, индекс массы тела — 30,5 кг/м2. Период наблюдения составил в среднем 64 дня. Моксонидин использовался в дозе от 0,2 до 0,6 мг в сутки. Большинство пациентов (73%) получали этот препарат в комбинации с ингибиторами ангиотензинпревращающего фермента, диуретиками, бета-адреноблокаторами, антагонистами кальция. К концу срока наблюдения среднее артериальное давление снизилось со 168/97 до 141/83 мм рт.ст. Частота положительного ответа (достижение ДАД ≤ 90 мм рт.ст. или снижение давления ≥ 10 мм рт.ст) на проводимую гипотензивную терапию моксонидином составила 94% в общей группе пациентов и 93,8% — у больных с метаболическим синдромом. Целевой уровень АД (АД < 140/90 мм рт.ст.) был достигнут у 30,5% пациентов без сахарного диабета 2 типа, а среди больных сахарным диабетом (целевой уровень АД < 130/80 мм рт.ст) — в 3,6% случаев. После 8 недель лечения зарегистрировано снижение массы тела в среднем на 1,4 кг. Комбинированная антигипертензивная терапия чаще назначалась пациентам с метаболическом синдромом (80%), а также с АГ II – III ст. (70—80%). Исследование CAMUS показало, что моксонидин (физиотенз) — эффективный гипотензивный препарат в виде монотерапии или в комбинации с другими гипотензивными средствами у больных АГ с метаболическим синдромом и сахарным диабетом 2 типа.
Таким образом, достижение целевых уровней АД у больных артериальной гипертензией — сложный, кропотливый процесс, требующий от врача терпения, учета патогенетических особенностей течения АГ, поражения органов-мишеней и сопутствующих заболеваний. Эффективная комбинированная гипотензивная терапия в большинстве случаев позволяет добиться положительных клинических результатов. Комбинация гипотензивных препаратов в низких дозах может использоваться уже на ранних этапах лечения больных АГ. Комбинированная гипотензивная терапия способствует получению максимального клинического эффекта, уменьшению частоты побочных явлений и тем самым повышению приверженности пациентов к лечению.
1. Бойцов С.А. // Системные гипертензии.— 2004.—№2.— C. 23—26.
2. Бувальцев В.И. // Междунар. мед. журнал. — 2001. — № 3. – С. 202—208.
3. Голиков А.П., Рябинин В.А., Крыжановский С.А. // Кардиология. — 2006.– №12. —С. 59—62.
4. Диагностика и лечение артериальной гипертензии: метод. рекомендации.— Минск, 2006.
5. Карпов Ю.А. // Рус. мед. журнал.—2006. — №20.—С.1458—1461.
6. Кобалава Ж.Д., Лобанкова Т.В., Лобжанидзе Ю.В. и др. // Сердце. —2004. — Т.3, № 3. – С. 159—62.
7. Кобалава Ж.Д. Новое во взглядах на артериальную гипертонию (www. medical. Ru/cardiology/spec/? cont=articl…)
8. Минушкина Л.О., Затейщиков Д.А., Сидоренко Б.А. // Фарматека. – 2002.— №7—8. – С.42—47.
9. Оганов Р.Г., Фомина И.Г. Болезни сердца. — М., 2006.
10. Остроумова О.Д., Корсакова Н.К., Баграмова Ю.А. // Рус. мед. журнал.—2002. – Т.10, №1.— С.6—9.
11. Преображенский Д.В., Степанова О.А., Сидоренко Б.А. // Кардиология. — 1999.— №8. – С. 76—82.
12. Профилактика, диагностика и лечение артериальной гипертензии / Российские рекомендации (второй пересмотр).— М., 2004.
13. Чазова И.Е., Мычка В.Б. // Системные гипертензии. — 2006. — № 2.
14. Чазова И.Е., Ратова Л.Г. // Consilium medicum. — 2006.— № 5.
15. Чазова И.Е. // Артериальная гипертензия. — 2002. — № 4. — С. 144—146.
16. Шевченко О.П., Праскурничий Е.А., Шевченко А.О. Метаболический синдром. — М., 2004.
17. 2003 European Society of Hypertension — European Society of Cardiology guidelines for the management of arterial hypertension // J. of Hypertension. – 2003. — N 21. — P. 1011—1053.
18. Carretero O.A., Oparil S. // Circulation. — 2000. — N 101.—P.446—453.
19. Dahlof B., Devereux R.B., Kjeldsen S.E. et al. // Lancet. — 2002.—N 359. — P. 995—1003.
20. Haenni A., Lithell H. // J. Hypertens.—1999. — N17. — P.29—35.
21. Krespi P.G., Markis T.K., Hatzizacharias A.N. et al. // Cardiovasc. Drugs Ther.— 1998. — N 12.—P. 463—467.
22. Prichard B.N., Graham B.R. // J. Cardiovasc. Pharmacol.—1996.—N 27 (S3). — P.38—48.
23. Sharma A.M., Wagner T., Marsalek P. // Обзоры клин. кардиологии.— 2007.— №10.—С.7—15.
24. Strojek K., Grzeszczak W., Gorska J. et al. // J. Amer. Nephrol. – 2001. – N 12.— P.602—605.
25. The ALLHAT officers and coordinators. Major outcomes in high-risk hypertensive patients randomized to angiotensin-converting enzyme inhibitor or calcium channel blocker vs diuretic. The antihypertensive and lipid-lovering treatment to prevent heart attack trial (ALLHAT) // JAMA. — 2002.— N 288. – P.2981—2997.
26. The Seventh report of the Joint National Committee on prevention, detection, evaluation and treatment of higt blood pressure // JAMA.— 2003. — N 289.—P. 2560—2572.
27. Waters J., Ashford J. et al. // J. Clin. Basic Cardiol. – 1999. — N 2. — P. 219—224.
Медицинские новости. — 2007. — №9. — С.27—30.
Внимание! Статья адресована врачам-специалистам. Перепечатка данной статьи или её фрагментов в Интернете без гиперссылки на первоисточник рассматривается как нарушение авторских прав.