Mokhort T.V.
Belarusian State Medical University, Minsk
Glucose lowering efficacy of treatment with Diabeton MR
(new results of ADVANCE study)
Резюме. Достижение и поддержание компенсации углеводного обмена при сахарном диабете 2-го типа – сложная задача. Анализ исследований по оценке эффективности различных подходов свидетельствует о принципиальных различиях влияниях различных препаратов на сердечно-сосудистый прогноз, что определяет необходимость выбора оптимальных препаратов. Обосновывается безопасность и эффективность использования Диабетона MR в современной дозировке 60 мг не только по достижению компенсации, но и низкому риску гипогликемических эпизодов, нейтральности по отношению к массе тела а также кардиопротективному и ренопротективному влияниям.
Ключевые слова: сахарный диабет 2-го типа, гипогликемизирующая терапия, препараты сульфонилмочевины, гликлазид.
Summary. Achievement and support of compensation of carbohydrate metabolism in patients with diabetes mellitus type 2 is a difficult task. Analysis of Different Approaches Assessment studies provides evidence of vital differences in influence of various drugs on cardiovascular prognosis, which determines the necessity of optimal therapy choice. Safety and efficacy of treatment with Diabeton MR 60 mg is proved not only with effective glycemic control but also with the low risk of hyperglycemic episodes, neutrality to weight as well as with cardio- and renoprotective influence.
Keywords: diabetes mellitus type 2, antihyperglycemic therapy, sulphonylurea therapy, gliclaside.
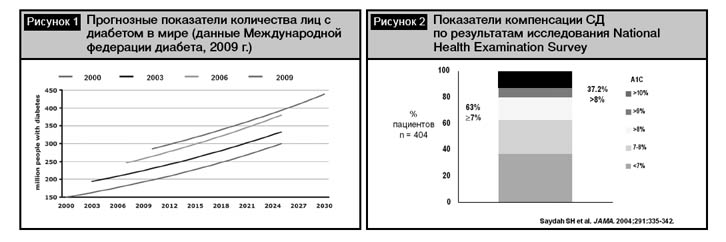
Проблема адекватной компенсации сахарного диабета 2-го типа (СД 2) актуальна для здравоохранения всех стран мира без исключения, что обусловлено исключительно быстрым ростом заболеваемости, опережающим прогнозные данные (рис. 1) [1].
С момента завершения исследования UKPDS убедительно установлена тесная прямая зависимость между уровнем гликемии, оцениваемым на основании определения показателя гликозилированного гемоглобина (НbА1с), и степенью риска развития микро- и макрососудистых осложнений СД. В настоящее время показано, что у больных СД 2 коррелирует с уровнем гликозилированного гемоглобина в крови. По результатам метаанализа 10 исследований, включавших более 7000 больных СД, определено, что повышение НbА1с на 1% сопряжено с возрастанием риска развития всех осложнений заболевания на 21%, сердечно-сосудистых заболеваний – на 18%, инфаркта миокарда – на 13%, инфаркта миокарда со смертельным исходом – на 16%, инсульта – на 17%, поражения периферических сосудов – на 28% [2]. Позднее были представлены данные эпидемиологического анализа исследования ADVANCE (Action in Diabetes and Vascular Disease: Preterax and Diamicron Modified Release Controlled Evaluation), которые продемонстрировали, что снижение уровня НbА1с на 1% приводило к снижению риска развития микроваскулярных событий на 26%, макроваскулярных осложнений – на 22% и уменьшению общей смертности на 22%, сердечно-сосудистой смертности – на 25% [3]. Аналогичные результаты получены в опубликованном недавно метаанализе 4 крупнейших исследований – UKPDS (United Kingdom Prospective Diabetes Study), ACCORD (Action to Control Cardiovascular Risk in Diabetes), VADT (Veterans Veterans Affairs Diabetes Trial) и ADVANCE, проведенных с участием 27 049 пациентов. В этом метаанализе продемонстрировано, что снижение НbА1с на 0,9% сопровождалось уменьшением риска макрососудистых осложнений на 9%, а инфаркта миокарда – на 15% [4, 5, 6, 7].
Таким образом, данные доказательной медицины свидетельствуют о необходимости достижения и поддержания компенсации СД 2 для обеспечения снижения риска развития осложнений и увеличения продолжительности качественной жизни.
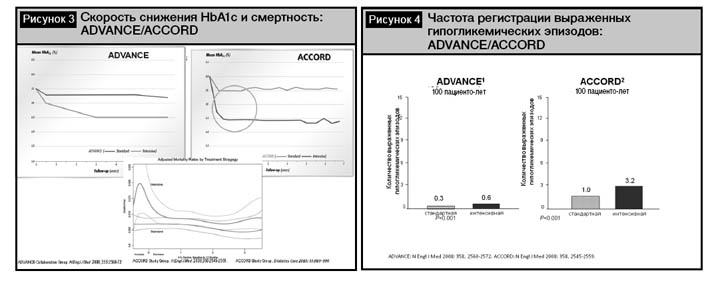
В то же время современных, не жестких целевых показателей гликемического контроля достигает менее половины пациентов (рис. 2), что обусловлено различными факторами: отсутствием мотивации у пациентов, неадекватным соблюдением рекомендаций по изменению образа жизни, низкой комплаентностью, нерациональным выбором гипогликемизирующих препаратов [8]. При этом, не смотря на то что консенсус между Американской ассоциацией диабета и Европейской ассоциацией по изучению диабета определили целевым уровнем компенсации показатель НbА1с менее 7%, очевидно, что дальнейшее снижение значений этого показателя до нормальных значений ограничено повышенным риском гипогликемических, сердечно-сосудистых событий и деменции [9, 10, 11, 12, 13, 14]. Именно поэтому последние рекомендации Американской ассоциации диабета разделяют пациентов на группы низкого и высокого риска по этим критериям и дифференцированно рекомендуют для пациентов с низким риском гипогликемических эпизодов и факторов риска сердечно-сосудистой патологии поддерживать НbА1с менее 6%, а пациентам высокого риска – менее 7,5% соответственно. Современные лечебные стратегии выбора гипогликемизирующей терапии основываются на использовании препаратов различных классов и лимитированы переносимостью (с учетом риска гипогликемических эпизодов), доступностью и стоимостью используемых препаратов.
С этих позиций представляет интерес широко и длительно используемый класс гипогликемизирующих препаратов – производных сульфонилмочевины.
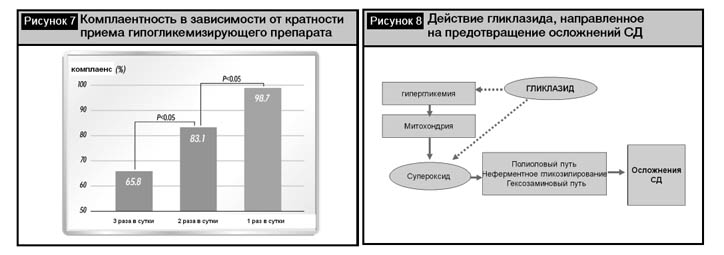
В то же время в принципиально схожих по дизайну исследованиях ACCORD и ADVANCE получены различные результаты в гликемических ветвях по оценке исходов по достижении целевого уровня НbА1с менее 6,5%, что ограничивает широкие рекомендации снижения уровня НbА1с до нормальных показателей. Полученные различия в исследованиях объясняют более длительным периодом до достижения целевого уровня НbА1с (рис. 3), меньшим количеством гипогликемических эпизодов (рис. 4), а также различиями в выборе гипогликемизирующих средств [3, 15].
В исследовании ADVANCE, проведенном с участием 11 140 больных СД 2 в 20 странах в качестве основного препарата для проведения интенсивной терапии использовался гликлазид модифицированного высвобождения (Диабетон МR), а в исследовании ACCORD использовались различные препараты (производные сульфонилмочевины – глибенкламид, глимепирид; а также метформин; глитазоны; инсулин).
Читайте подробную статью о лекарстве Диабетон МВ - http://endocrin-patient.com/diabeton-instrukciya/. Изучите инструкцию по применению, написанную доступным языком. Также приводятся ответы на частые вопросы диабетиков. Узнайте, чем обычный Диабетон отличается от МВ, как быстро начинает действовать это лекарство, совместимо ли оно с алкоголем.
В течение ряда лет клиницисты ищут ответ на вопрос: обусловлено ли снижение смертности в группе интенсивного контроля гликемии различиями в стратегии терапии или же использованием различных гипогликемизирующих препаратов, не обладающих позитивным влиянием на сердечно-сосудистый прогноз [16, 17]. За этот период скомпрометирован розиглитазон, использование которого связано не только с ретенцией жидкости, повышением риска нарушений плотности костной ткани, но и повышением риска летальных сердечно-сосудистых событий [12]. Опубликованы данные, свидетельствующие о нежелательности использования глибекламида в связи с повышением риска гипогликемических эпизодов [18]. В создавшейся ситуации актуальными являются результаты исследования ADVANCE, в котором при анализе конечных точек отмечено снижение сердечно-сосудистых осложнений на 10% в группе интенсивного контроля (точнее 18,1% против 20%, p < 0,013).
Наиболее значимые результаты в этом исследовании получены по снижению риска новых нефропатий или ухудшения проявлений старых нефропатий в группе интенсивного контроля углеводного обмена Диабетоном MR (4,1% против 5,2%) на 21% (р = 0,006) и макроальбуминурии на 30% (р = 0,01). Долгосрочный анализ позволил заключить, что в группе интенсивного лечения зарегистрирован регресс проявлений нефропатии до нормализации показателей в 20% пациентов (p= 0,0002). Также отмечено снижение риска всех микрососудистых осложнений на 14% (р = 0,014) [3, 19, 20].
Важно учитывать, что в конце исследования уровня HbA1c <7,0% и <6,5%, достигли соответственно 81 и 65% больных, получавших интенсивное лечение, и 50 и 29% пациентов, получавших стандартное лечение. При этом результат прослеживался во всех группах наблюдения, независимо от индекса массы тела (ИМТ), возраста больного и длительности заболевания (рис. 5) и демонстрирует максимальное снижение НbА1с у пациентов с более высокими значениями в начале лечения (рис. 6) [20]. По данным мультивариантного регрессионного анализа, в группе интенсивного контроля гликемии независимыми предикторами снижения НbА1с определены исходный уровень НbА1с, длительность СД и исходный ИМТ. Независимо от исходного лечения (диета, один или несколько гипогликемизирующих препаратов) при назначении лечения на основе Диабетона МR у всех больных уровень HbA1c постепенно и неуклонно снижался, и к концу исследования его средний уровень достигал 6,3; 6,4 и 6,7% соответственно. По данным мультивариантного регрессионного анализа, независимыми предикторами изменений уровня HbA1c являются длительность диабета до включения в исследование, исходные ИМТ и уровень HbA1c с максимальным значением уровня HbA1c: наибольшее его снижение отмечено у больных с максимальной концентрацией до начала исследования. Следует отметить, что к завершению исследования более чем у 80 и 60% больных группы интенсивной терапии уровень HbA1c снизился соответственно до 7% и ниже и до 6,5%, а в группе стандартного лечения подобные изменения отмечены у 50 и 29% пациентов. При этом к концу исследования более 70% больных принимали максимальную рекомендованную дозу Диабетонa МR – 120 мг/сут.

За период наблюдения в группе пациентов, получавших интенсивную терапию с использованием Диабетона МR, масса тела практически не изменилась – прирост составил всего 0,1 кг, а у больных, получавших стандартное лечение, она снизилась на 0,8 кг. Полученные результаты имеют принципиальное значение, так как подавляющее большинство пациентов с СД 2 – пациенты с избыточной массой тела или ожирением, а использование других препаратов сульфонилмочевины, тиазолидиндионов и инсулина приводит к приросту массы тела.
В исследования ADVANCE выраженная гипогликемия была доложена только у 231 пациентов из 11 140 включенных в исследование в течение 5 лет, в том числе у 150 в группе интенсивного контроля и 81 – в группе стандартного лечения. В течение пятилетнего наблюдения в группе интенсивного контроля уровень НbА1с был менее 6,0% у 21,3% пациентов, менее 6,5% – у 64,9%, менее 7,0% – у 81,1% пациентов (см. таблицу).
Результаты исследования ADVANCE: относительное количество пациентов, достигших целевых показателей НbА1с
|
Уровень НbА1с, %
|
Доля пациентов, достигших целевых уровней НbА1с, %
|
|
интенсивная терапия, n = 4499
|
стандартная терапия, n = 4872
|
|
|
≤6,0
|
21,3
|
8,4
|
|
|
≤6,5
|
64,9
|
28,8
|
|
|
≤7,0
|
81,1
|
50,2
|
|
При этом к завершению исследования 70% пациентов получали Диабетон MR в дозе 120 мг/сут. При выборе препарата важно понимать, что комплаентность пациента зависит от кратности приема препарата и достигает 98,7% при однократном приеме против 65,8% при трехкратном приеме (рис. 7) [21].
Исходя из вышеперечисленных фактов, гликлазид MR является производным сульфонилмочевины, обеспечивающим:
– достижение и поддержание в течение длительного срока целевых показателей компенсации у подавляющего количества пациентов;
– максимальную комплаентность с однократным приемом препарата во время завтрака и эффективным гипогликемизирующим действием в течение 24 ч;
– низкий риск гипогликемических эпизодов и хорошую переносимость как минимальных, так и максимальных доз;
– отсутствие прибавки массы тела [22, 23, 24, 25].
При этом Гликлазид препятствует угнетению синтеза оксида азота и нормализует реактивность сосудов, т.е. восстанавливает эндотелиальную функцию; снижает гиперагрегацию тромбоцитов; обладает антиоксидантными свойствами, обеспечивающими прямой вазопротективный эффект (рис. 8) [22, 23, 24, 25].
В исследовании ADVANCE использовалась последовательная стратегия назначения и титрования гликлазида MR (рис. 9), которая, как указывалось выше, обеспечила достижение целевой компенсации у 70% пациентов, при этом для лечения подавляющего количества пациентов целесообразно назначение гликлазида MR в дозе 120 мг/сут. Для оптимизации лечения, удобства подбора дозы и обеспечения максимальной комплаентности за счет уменьшения количества принимаемых таблеток, компания «Сервье» разработала новый препарат – Диабетон MR 60 мг, делимая таблетка модифицированного высвобождения, содержащая 60 мг гликлазида. Теперь таблетку Диабетона MR 60 мг можно делить на две части, не нарушая модифицированное высвобождение.
В Республике Беларусь Диабетон MR 60 мг зарегистрирован в ноябре 2010 г. В Украине Диабетон MR 60 мг был зарегистрирован раньше, чем в Беларуси, и уже проведено всеукраинское исследование TARGET-CONTROL с целью оценки возможности внедрения в ежедневную клиническую практику применения и эффективности использования Диабетона MR 60 мг в соответствии со стратегией, примененной в группе интенсивного лечения в ADVANCE [26]. В результате проведенного лечения было отмечено существенное достоверное уменьшение уровня НbА1с – с 9,19 ± 1,98 до 7,04 ± 1,27 % (p < 0,001) после 12 недель лечения, т.е. отмечено снижение уровня НbА1с на 2,15%.
В этом исследовании было отмечено, что именно при строгом соблюдении рекомендованного протокола лечения были достигнуты более низкие значения НbА1с по сравнению с группой пациентов, у которых допускались отклонения от рекомендованного протокола. Так, средний показатель НbА1с достигнутый в конце 12 недель терапии, составил 6,74 ± 1,11 и 7,22 ± 1,34%, а уровень гликемии натощак – 5,71 ± 0,95 и 6,53 ± 1,38 ммоль/л при строгом соблюдении и несоблюдении протокола соответственно (р < 0,001). При строгом соблюдении протокола число пациентов, у которых был достигнут целевой уровень НbА1с менее 7,0%, составило 71,4% против 62,3% в группе с погрешностями в последовательности лечения. Полученные данные свидетель-ствуют, что последовательное назначение Диабетона МR 60 мг в режиме монотерапии с повышением дозы в случае необходимости до 90–120 мг/сут позволяет достичь целевых значений гликемии. Кроме того, отмечено, что раннее добавление метформина без достижения дозы Диабетона МR 90–120 мг не только не позволяет улучшить степень компенсации СД, а наоборот, ведет к несколько более высоким показателям НbА1с и гликемии натощак [26]. Приведенные результаты позволили исследователям, проводившим исследование TARGET CONTROL, утверждать, что в условиях ежедневной клинической практики, возможно проводить лечение пациентов с СД 2 согласно алгоритму сахароснижающей терапии, использованного в исследовании ADVANCE. Такой протокол сахароснижающей терапии, заключающийся в назначении Диабетона МR 60 мг в качестве препарата первого выбора с последующей титрацией дозы до 90–120 мг и добавлением других гипо-гликемизирующих препаратов, что позволяет достичь целевых значений гликемии, НвА1с у абсолютного большинства пациентов. В свою очередь, как было доказано в исследовании ADVANCE, именно такой алгоритм сахароснижающей терапии позволяет значительно снизить риск развития микро- и макрососудистых осложнений СД 2 и при долгосрочном использовании улучшить прогноз для жизни.
Таким образом, определяя тактику лечения пациента с СД 2 следует учитывать, что при невозможности инициации терапии с использования метформина, в качестве препарата первого выбора, обеспечивающего адекватную компенсацию, может быть использован Диабетон MR.
Эффективность выбора лечебной тактики при ведении пациента СД 2 определяется с учетом завершенных многочисленных долгосрочных рандомизированных исследований (UKPDS, ACCORD, ADVANCE, VADT, STENO и др.). В настоящее время когорта пациентов исследования ADVANCE из 213 центров Европы, Азии, Австралии, Северной Америки находится под наблюдением с планированием оценки в 2013 г., т. е. через 5 лет после завершения первичного исследования (ADVANCE ON), что позволит подтвердить полученные результаты в долгосрочном периоде: гипогликемизирующую эффективность; низкий риск гипогликемических эпизодов; нейтральность по отношению к массе тела; кардиопротективное действие; уникальное ренопротективное влияние; безопасность Диабетона MR.
Л И Т Е Р А Т У Р А
1. Diabetes Atlas. – 4th ed. – 2009. – www.diabetesatlas.org. – Assessed 18 Dec 2009.
2. Selvin E., Marinopoulos S., Berkenblit G. et al. // Ann. Int. Med. – 2004. – Vol. 141. – P. 421–431.
3. Patel A., MacMahon S., Chalmers J. et al. // N. Engl. J. Med. – 2008. – Vol. 358. – P. 2560–2572.
4. Skyler J.S., Bergenstal R., Bonow R.O. et al. // J. Am. Coll. Cardiol. – 2009. – Vol. 53, N 3. – P. 298–304.
5. Turnbull F.M., Abraira C., Anderson R.J. et al. // Diabetologia. – 2009. – Vol. 52. – P. 2288–2298.
6. UK Prospective Diabetes Study (UKPDS) Group. Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33) // Lancet. – 1998. – Vol. 352. – P. 837–853.
7. VADT Investigators. Glucose control and vascular complications in veterans with type 2 diabetes // NEJM. – 2009. – Vol. 360. – P. 129–139.
8. Saydah S.H., Fradkin J., Cowie C.C. // JAMA. – 2004. – Vol. 291, N 3. – P. 335–342.
16. Amiel S.A., Dixon T., Mann R., Jameson K. // Diabet Med. – 2008. – Vol. 25, N 3. – P. 245–254.
9. Cryer P.E. // J. Clin. Invest. – 2007. – Vol. 117, N 4. – P. 868–870.
10. Koltai M.Z., Aranyi Z., Ballagi-Podány G., Pogátsa G. // Acta Physiol Hung. – 1990. – Vol. 75. – P. 175 – 176.
11. Moss S.E., Klein R., Klein B.E., Meuer S.M. // Arch. Int. Med. – 1994. – Vol. 154. –P. 22473–22479.
12. Nathan D.M., Buse J.B., Davidson M.B. et al. // Diabetologia. – 2008. – Vol. 51. – P. 8–11.
13. Nordin C. // Diabetologia. – 2010. – Vol. 53. – P. 1552–1561.
14. Wright R.J., Frier B.M. // Diabetes Metab. Res. Rev. – 2008. – Vol. 24, N 5. – P. 353–363.
15. The Action to Control Cardiovascular Risk in Diabetes (ACCORD) Study Group. Effects of intensive glucose lowering in type 2 diabetes // NEJM. – 2008. – Vol. 358. – P. 2545–2559.
16. Amiel S.A., Dixon T., Mann R., Jameson K. // Diabet Med. – 2008. – Vol. 25, N 3. – P. 245–254.
17. Johnsen S.P., Monster T.B., Olsen M. et al. // Am. J. Ther. – 2006. – Vol. 13, N 2. – P. 134–140.
18. Lomuscio A., Vergani D., Marano L. et al. // Coronary Artery Disease. – 1994. – Vol. 5. – P. 767–771.
19. Zoungas S., Chalmers J., Kengne A.P. et al. // Diabetes Res. Clin. Pract. – 2010. – Vol. 89. – P. 126–133.
20. Zoungas S., Patel A., Chalmers J. et al. // NEJM. – 2010. – Vol. 363, N 15. – P. 1410–1418.
21. Guillausseau P.J., Greb W. // Diabetes Metab. – 2001. – Vol. 27. – P. 133–137.
22. Katakami N., Yamasaki Y., Hayaishi-Okano R. et al. // Diabetologia. – 2004. – Vol. 47, N 11. – P. 1906 – 1913.
23. Lu C.H., Chang C.C., Chuang L.M. et al. // Diabetes Obes. Metab. – 2006. – Vol. 8, N 2. – P. 184–191.
24. O’Brien R.C., Luo M., Balazs N., Mercuri J. // J. Diabetes Complications. – 2000. – Vol. 14, N 4. – P. 201–206.
25. Satoh J., Takahashi K., Takizawa Y. et al. // Diabetes Res. Clin. Pract. – 2005. – Vol. 70, N 3. – P. 291–297.
26. Schernthaner G., Grimaldi A., Di Mario U. et al. // Eur. J. Clin. Invest. – 2004. – Vol. 34, N 8. – P. 535–542.
27. МаньковскийБ.Н. // Лiки Украiни. – 2009. – Т. 10, № 136. – С. 13–17.
Медицинские новости. – 2012. – №4. – 56-60.
Внимание! Статья адресована врачам-специалистам. Перепечатка данной статьи или её фрагментов в Интернете без гиперссылки на первоисточник рассматривается как нарушение авторских прав.