Novikau D.K., Novikava V.I., Novikau P.D.
Vitebsk State Order of Peoples’ Friendship Medical University, Belarus
Optimization of allergic rhinitis treatment in adults and children
with intranasal antihistaminic drug allergodil
Резюме. Азеластин гидрохлорид в виде назального спрея «Аллергодил» высокоэффективен при лечении обострений аллергических ринитов и улучшает качество жизни у пациентов. Он рекомендуется в качестве препарата первой линии для лечения аллергических ринитов у взрослых и детей, так как сопоставим по эффективности с ингаляционными кортикостероидами, но превосходит пероральные антигистаминные препараты.
Ключевые слова: аллергический ринит, взрослые, дети, Аллергодил.
Summary. Azelastine hydrochloride as a nasal spray «Allergodil» is very effective in patients with acute allergic rhinitis. It is recommended as a first-line drug for treatment of allergic rhinitis in adults and children, because it can be comparable to inhalational corticosteroids in its effectiveness, but it exceeds oral antihistaminic drugs.
Keywords: allergic rhinitis, adults, children, Allergodil.
Аллергический ринит (АР) – заболевание слизистой оболочки носа, основой которого является аллергическое воспаление, вызываемое причинно-значимыми аллергенами, клинически проявляющееся четырьмя симптомами: зудом, чиханьем, ринореей и заложенностью носа (назальной обструкцией), обратимыми спонтанно или под влиянием лечения [2, 7]. Нередко при АР наблюдается ослабление обоняния или аносмия и неназальные симптомы аллергии: зуд мягкого неба, зуд в ушах, фаринголарингит, явления конъюнктивита, головная боль, дерматит, крапивница [6].
Аллергический ринит – одно из наиболее широко распространенных заболеваний человека в большинстве стран мира. Согласно данным эпидемиологических исследований, сезонным, пыльцевым АР страдают до 40% населения различных стран мира, круглогодичным – до 18% [6, 7]. В США АР наблюдается у 10–30% взрослых и 40% детей [10, 28]. Распространенность этого заболевания резко возросла за последние 30 лет в Англии, Швеции и Австралии [11, 18]. Ринит обусловливает затраты от 2 до 5 млрд долларов в год в прямых и косвенных расходах и около 3,5 млн потерянных рабочих дней в году [23, 27].
АР существенно снижает качество жизни больных, влияет на социальную, профессиональную, эмоциональную, физическую активность. Он в большой степени влияет на школьную успеваемость и работоспособность. Дети, страдающие сезонным или круглогодичным ринитом, пропускают ежегодно до 1,5 млн школьных часов [7, 23].
По сравнению с данными обращаемости реальная распространенность аллергических заболеваний, в том числе АР, выше в 5–10 раз. Гиподиагностика аллергических заболеваний может быть обусловлена несколькими причинами. Во-первых, низкой обращаемостью пациентов с легкими формами заболевания в связи с их недостаточной осведомленностью о своей болезни. Во-вторых, несвоевременностью диагностики аллергических заболеваний, в том числе АР, что в большой степени зависит от профессиональных знаний и умений врачей первичного звена – оториноларингологов, терапевтов, педиатров, врачей общей практики и других специалистов, а также от успешности их взаимодействия с аллергологами. В-третьих, малой доступностью квалифицированной аллергологической помощи.
Раннее выявление и лечение пациентов с АР предупреждает прогрессирование болезни, развитие полисенсибилизации и осложнений.
В настоящее время установлена прогностически неблагоприятная тесная связь АР с бронхиальной астмой, что предполагает существование единого заболевания верхних и нижних дыхательных путей [6]. Наиболее часто возникновение симптомов АР предшествует появлению астмы. Так, по данным исследований Н. И. Ильиной [1], ринит, предшествовавший астме, развивается у 88,3% пациентов, в то время как развившийся одновременно с астмой – только у 5,9%, после дебюта астмы – у 5,8%. Наличие сопутствующего АР утяжеляет течение бронхиальной астмы и способствует развитию других заболеваний (синуситов, отитов и др.) [1, 2].
Все вышеизложенное ставит проблему лечения и профилактики АР в разряд наиболее актуальных и значимых в современной медицине.
Классификация и этиология
Классификация, предложенная Международным консенсусом по лечению аллергического ринита, подразделяет АР на следующие формы: сезонный; круглогодичный; профессиональный и смешанный [2–4].
По течению и продолжительности обострений согласно Международным рекомендациям выделяют два варианта АР: интермиттирующий и персистирующий. Термин «интермиттирующий» (или эпизодический) означает, что проявления АР беспокоят больного менее 4 дней в неделю (при сезонном АР) или менее 1 месяца в год (при круглогодичном АР). Термин «персистирующий» (или частый) означает, что пациент отмечает проявления заболевания более 4 дней в неделю (при сезонном АР) или более 1 месяца в год (при круглогодичном АР). Все риниты могут иметь легкое, среднетяжелое и тяжелое течение [2–4].
Сезонный и круглогодичный риниты – наиболее частые варианты АР. Сезонный АР (поллиноз) вызывает пыльца различных растений и споры простейших грибов. Периодичность симптомов сезонного ринита зависит от климато-географических условий и сезонности цветения растений. Для Беларуси характерны три основных волны появления пыльцы растений в воздухе: весенняя, обусловленная пылением деревьев (береза, ольха, лещина, ива, ясень и др.); летняя – пыление злаковых трав (овсяница, ежа, тимофеевка и др.); летне-осенняя пыльцевая волна, связанная с пылением сорных трав (полынь, лебеда и др.) [6, 7].
Этиологические факторы круглогодичного ринита разнообразны. Частой причиной являются бытовые аллергены (домашняя пыль, клещи домашней пыли вида Dermatophagoides pteronissinus и Dermatophagoides farinae, перо подушки, библиотечная пыль), эпидермальные аллергены домашних животных, споры плесневых грибов, химические вещества и лекарства и др. [6, 7].
Патогенез аллергического ринита
Имеется ассоциация предрасположенности к АР с HLA-A1- и В8-антигенами. Основой атопической формы ринитов служат немедленные аллергические реакции, преимущественно IgE-опосредованного (реагинового) типа. Хотя IgE-механизм развития АР считается основным, в нем возможно участие антител класса IgG, особенно IgG4 [2, 6, 7].
Тучные клетки и базофилы, присутствующие в эпителии слизистой оболочки носа, имеют на своей поверхности высокоаффинные рецепторы для аллергенспецифического IgE (Fcε-рецепторы I типа – FcεRI). Связывание аллергена специфическими IgE-антителами является толчком, запускающим активацию тучных клеток и секрецию из них предсуществующих медиаторов воспаления, а также секрецию новых. Медиаторы, образующиеся вследствие немедленной реакции (гистамин, лейкотриены, простагландин D2 и др.), вызывают вазодилатацию, особенно венозных синусов слизистой оболочки носа, повышение проницаемости капиллярной сети, гиперсекрецию с увеличением числа эозинофилов в секрете. Действием первичных медиаторов на нейрорецепторы и сосуды можно объяснить возникновение в раннюю фазу аллергического ответа таких симптомов ринита, как зуд, чиханье, ринорея, отечность носа (начальная). Ранняя фаза аллергической реакции продолжается около 30–40 мин [2, 6].
Поздняя фаза аллергии развивается через 4–6 ч после экспозиции аллергена. Усиление экспрессии молекул клеточной адгезии на эндотелии и лейкоцитах (ICAM-1 и ICAM-2, CD11/CD18, E-селектина и др.) нарушает микроциркуляцию и приводит к развитию инфильтрации тканей клетками аллергического воспаления – эозинофилами, базофилами, тучными клетками, Т-лимфоцитами. Эти клетки, в свою очередь, выделяют в кровоток вторичные медиаторы: базофилы являются источником продолжающегося высвобождения гистамина, тучные и эпителиальные/эндотелиальные клетки секретируют цитокины Th2-типа (IL-4, IL-5, IL-6) и хемокины (IL-8 и RANTES). Хемокины вызывают выброс эозинофилами главного белка, эозинофильного катионного белка, металлопротеиназ.
Цитокины активированных Тh2-лимфоцитов, преобладание которых над Тh1-типом выявлено у больных с атопией, вовлекаются в процесс поддержания аллергического воспаления только на заключительных этапах. IL-4 и IL-13, секретируемые Th2-клетками, усиливают образование плазматических клеток и продукцию IgE. Другие Th2-цитокины (IL-3, IL-5, GM-CSF) стимулируют тканевую эозинофилию за счет активации костномозговых клеток-предшественников и угнетения апоптоза эозинофилов. Возникает персистирующее воспаление слизистой оболочки носа, а последующие воздействия аллергена усиливают клинические симптомы.
Патологические изменения в тканях приводят к формированию хронической обструкции носа и гиперреактивности слизистой оболочки носа. Гиперреактивность слизистой оболочки носа у больных АР выражается в повышенной чувствительности к разнообразным специфическим и неспецифическим раздражающим воздействиям.
Участие нейрогенного компонента проявляется через высвобождение нейропептидов из окончаний холинергических и пептидергических нейронов. Под влиянием выделяемых медиаторов формируется стойкий дисбаланс в регуляции сосудистого тонуса симпатическими и парасимпатическими нервами, что ведет к сокращению артериол и расширению венул, отеку и ринорее [2, 6, 7].
Клиника аллергического ринита
Клиническая картина АР зависит от времени контакта с соответствующим аллергеном, степени сенсибилизации и других факторов. Повторные воздействия аллергенов усиливают ее проницаемость и гиперчувствительность.
В связи с некоторыми различиями основных жалоб при АР существует условное подразделение пациентов на 2 группы: больные с преобладанием чихания и ринореи – «чихальщики» и пациенты с преобладанием затрудненного носового дыхания – «блокадники». Подобное разделение помогает в выборе оптимального варианта лечения. Больных часто беспокоят головные боли и чувство распирания в придаточных пазухах носа, в ухе, снижение слуха, изменение голоса, зуд и слезотечение, носовые кровотечения и др. [2, 6, 7].
Клинические проявления ринита находятся в зависимости от этиологических факторов-аллергенов, его вызывающих. Для сезонного АР, вызванного пыльцой растений, характерны сезонность, прод-ромальные симптомы, обильные водянистые выделения, чиханье и зуд в носу, слезотечение, конъюнктивит. Стекание слизи по задней стенке глотки вызывает першение в горле, сухой кашель, осиплость голоса.
Круглогодичный АР в большей степени характеризуется чувством жжения и зуда в носу, временной или постоянной заложенностью носа, затруднением дыхания через нос, которое усиливается в лежачем положении. Нередко наблюдается накопление слизистого, а не водянистого экссудата.
Лечение аллергического ринита
Основные методы лечения АР включают элиминацию аллергенов и уменьшение контакта с неблагоприятными факторами окружающей среды, специфическую аллерговакцинацию вне периода обострения, фармакотерапию в период обострения и обучение пациентов [2, 3, 5].
Для лечения АР в период обострения используются пероральные и топические антигистаминные средства, топические и системные глюкокортикостероиды, стабилизаторы мембран тучных клеток, сосудосуживающие препараты (деконгестанты), антагонисты антилейкотриеновых рецепторов [2, 3, 5].
В последние годы опубликован ряд международных согласительных документов, в которых представлены научно обоснованные подходы к диагностике и терапии АР, которые помогают практическим врачам при выборе тактики проводимого лечения. Следует отметить, что информация, содержащаяся в документах, носит рекомендательный характер и обязательным условием успешности лечения, по-прежнему, остается индивидуальный подход к конкретному пациенту. При планировании объема лечения должны учитываться степень тяжести и давность заболевания, возраст больного, сопутствующие заболевания, социальные аспекты и др.
Наиболее эффективным методом профилактики обострений АР является специфическая аллерговакцинация (САВ), влияющая на все стадии патогенеза аллергии. Ее следует проводить на фоне ремиссии АР, на самых ранних стадиях заболевания, не дожидаясь утраты эффективности фармакотерапии. Проведение САВ при аллергических заболеваниях не противопоставляется использованию фармакотерапии, напротив, рекомендуется ее проведение в комплексе с противовоспалительными антимедиаторными препаратами [5–7].
Фармакотерапия АР проводится по ступенчатому принципу согласно опубликованным международным рекомендациям [3–5, 7]. Выделяют три ступени терапии: первая применяется при легком интермиттирующем рините, вторая – при умеренном/тяжелом интермиттирующем и легком персистирующем варианте, третья – при умеренном/тяжелом персистирующем варианте (см. таблицу).
Ступенчатая схема терапии аллергического ринита
|
Интермиттирующие симптомы
|
Персистирующие симптомы
|
|
легкие
|
Умеренно
тяжелые
|
легкие
|
Умеренно
тяжелые
|
|
1-я ступень
|
2-я ступень
|
3-я ступень
|
|
Не в порядке предпочтения:
– оральные Н1-блокаторы;
– интраназальные Н1-блокаторы и/или деконгестанты
|
Не в порядке предпочтения:
– оральные Н1-блокаторы;
– интраназальные Н1-блокаторы и/или деконгестанты;
– интраназальные кромоны;
– интраназальные кортикостероиды. При отсутствии эффекта – ступень вверх. При улучшении в течение 2–4 недель – продолжить лечение в течение 1 мес.
|
Интраназальные кортикостероиды. При улучшении в течение 2–4 недель – ступень вниз и продолжить лечение в течение 1 мес. При отсутствии эффекта – увеличить дозу интраназальных кортикостероидов. При зуде и ринорее – добавить ипратропиум. При зуде и чихании – добавить Н1-блокаторы. При отсутствии эффекта – решить вопрос о возможности хирургического лечения
|
П р и м е ч а н и е: при наличии конъюнктивита добавить: оральные или интраокулярные Н1-блокаторы либо интраокулярные кромоны; при улучшении – ступень вниз, при ухудшении – ступень вверх.
На всех ступенях терапии аллергического ринита рекомендуется использовать антигистаминные препараты – системные и интраназальные формы, возможна их комбинация. Современные антигистаминные препараты 2-го поколения купируют в той или иной степени основные симптомы АР, включая неназальные, и по своей эффективности уступают только интраназальным кортикостероидам. Предпочтение должно быть отдано Н1-антагонистам II и III поколений, поскольку они отличаются высокой активностью и достаточным профилем безопасности. Пероральные антигистаминные препараты II и III поколений обычно рекомендуют как средства первого выбора при лечении легкой и среднетяжелой форм АР [3–5].
На второй ступени, при лечении умеренно тяжелого интермиттирующего и легкого персистирующего ринита используются противоаллергические противовоспалительные препараты базисной терапии – кромоны (динатриевая соль кромоглициевой кислоты и недокромил натрия). Применение препаратов следует начинать заблаговременно – за 1–2 недели до момента ожидаемого обострения.
На третьей ступени лечения умеренно/тяжелого интермиттирующего или персистирующего ринита применяются топические глюкокортикостероиды. Они используются в тех случаях, когда курсы лечения антигистаминными препаратами, прием деконгестантов и кромонов оказываются недостаточно эффективными. Однако примерно 66% взрослых, страдающих от аллергии, недовольны принимаемыми ими лекарствами из-за недостаточной эффективности [10].
В последние годы проведен ряд исследований, в которых оценивалась относительная эффективность различных препаратов, применяющихся в терапии АР, в сравнении с топическим блокатором Н1-гистаминовых рецепторов азеластином гидрохлоридом (аллергодилом), которые внесли существенные изменения в терапию АР [9, 14, 17, 18 и др.].
Азеластин гидрохлорид (препарат «Аллергодил», MEDA Мануфакчуринг Гмбх, Германия) – блокатор Н1-гистаминовых рецепторов – является эффективным противоаллергическим веществом с относительно длительным периодом полувыведения (t1/2 = 20 ч).
Фармакокинетика. При применении азеластина интраназально в рекомендованной суточной дозе 0,56 мг (по одному впрыскиванию в каждую ноздрю дважды в день) у пациентов, страдающим АР, максимальная равновесная концентрация в плазме крови достигалась через 2 ч и составляла 0,65 нг/мл, что не сопровождалось значимыми системными проявлениями [9, 14].
Фармакологическое действие. Азеластин имеет быстрый и продолжительный эффект, связанный с его сложным противовоспалительным механизмом действия [14, 20]. Он является мощным антагонистом Н1-рецептора гистамина, в 10 раз более мощным, чем хлорфенирамин, а также имеет некоторое сродство к рецепторам H2. Азеластин показал наиболее быстрое начало действия (15 мин) [16] среди имеющихся в настоящее время препаратов против ринита, его эффект длится не менее 12 ч.
Азеластин обладает сильным противовоспалительным действием. Он ингибирует выработку TNF-?, гранулоцитарного макрофагального колониестимулирующего фактора и уменьшает количество воспалительных цитокинов, включая IL-1?, IL-4, IL-6 и IL-8, подавляет ICAM-1 [14, 20], ингибирует кинины (например, брадикинин и субстанцию Р), фактор активации тромбоцитов и выработку лейкотриенов in vitro и in vivo [16].
Клиническая эффективность азеластина в форме назального спрея была подтверждена в реальных условиях для лечения аллергического, смешанного и неаллергического ринита [21] в общей сложности у 4364 пациентов в течение 2 недель, при этом 90% больных сообщили о частичном или полном уменьшении симптомов.
В метаанализе [19] была проанализирована 21 отдельная публикация изучения эффективности назального спрея азеластина по сравнению с другим интраназальным лечением (беклометазоном, лоратадином, цетиризином и эбастином). Результаты показали, что не было никакой статистической разницы между эффективностью азеластина и любым из активных препаратов сравнения. Однако точечная оценка объединенных результатов показала, что азеластин более эффективен [19].
Азеластин по сравнению с пероральным антигистаминными препаратами. Азеластин более эффективен и имеет более быстрое начало действия по сравнению с пероральными антигистаминными препаратами при лечении АР [22, 24]. Препарат эффективен даже для тех пациентов, у которых наблюдался неадекватный ответ на пероральную антигистаминную терапию [13, 18].
Около 20% всех больных АР вообще не реагируют на H1-блокаторы [18]. Эти пациенты, у которых не был достигнут лечебный эффект от других лекарственных средств, проявили чувствительность в отношении терапии азеластином. Монотерапия азеластином может быть полезным методом лечения у больных, у которых развилась устойчивость к пероральной терапии антигистаминными средствами [20].
Азеластин по сравнению с дезлоратадином оказался значительно эффективнее в снижении симптомов сезонного АР, в том числе в отношении заложенности носа [16]. Азеластин показал гораздо более быстрое начало действия по сравнению с дезлоратадином (15 против 150 мин).
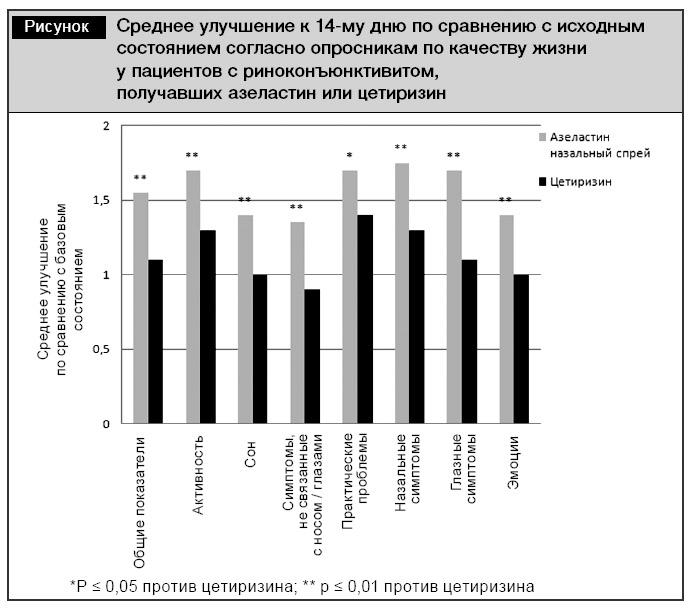
Азеластин по сравнению с цетиризином значительнее (р = 0,015) снизил назальные симптомы и улучшил качество жизни пациентов [15]. Он превосходил по эффективности цетиризин (10 мг) с точки зрения улучшения общих показателей согласно опроснику оценки качества жизни у больных риноконъюнктивитом (см. рисунок) [15].
Азеластин по сравнению с интраназальными кортикостероидами. Азеластин имеет много преимуществ перед интраназальными кортикостероидами, несмотря на обладание меньшим противовоспалительным действием. У него более быстрое начало действия [25], в то время как интраназальные кортикостероиды развивают максимальный эффект в течение нескольких дней или даже недель [9], что вызывает необходимость начинать лечение до появления симптомов.
Азеластин (два впрыскивания в каждую ноздрю два раза в сутки; 1,1 мг) показал сопоставимую эффективность по сравнению с флутиказона пропионатом (два впрыскивания в каждую ноздрю в сутки; 200 мкг) в отношении улучшения качества жизни у больных риноконъюнктивитом и симптомов ринита [25]. Дополнительные эффекты могут быть достигнуты при комбинации азеластина и интраназального флутиказона пропионата [12, 26].
Азеластин по сравнению с интраназальным левокабастином значительно лучше уменьшал назальные симптомы утром и вечером (0,4 мг два впрыскивания два раза в сутки, р < 0,001) [16].
Безопасность и переносимость. Для лечения аллергического и неаллергического ринита назальный спрей азеластин испытан в ряде многоцентровых рандомизированных двойных слепых плацебо-контролируемых исследованиях в США. Во всех испытаниях азеластин показывал быстрое начало действия и устойчивое улучшение с течением времени против ринита, гиперемии и других симптомов [12]. Местное применение азеластина доказало эффективность в лечении ринита у пациентов, у которых остались по крайней мере умеренные симптомы ринита после терапии лоратадином (кларитином) или фексофенадином [13, 14]. Исследования показали, что азеластин безопасен и хорошо переносится до 4 недель лечения у взрослых и детей. Горький привкус, головная боль, сонливость и жжение в области носа – вот наиболее частые побочные эффекты, однако подавляющее большинство из них были легкой либо умеренной степени тяжести [16].
Опыт применения препарата «Аллергодил» (азеластина гидрохлорида). Наши данные [8] указывают на эффективность аллергодила при обострениях АР у детей. Мы наблюдали 33 ребенка (18 девочек и 15 мальчиков) в возрасте 7–12 лет (средний возраст 9,5 ± 3,1 лет) с АР, подтвержденными клиническими данными и результатами аллергологического обследования. Ставили кожные пробы с бытовыми аллергенами и аллергенами пыльцы растений. Из этой группы у 15 детей отмечались симптомы сезонного ринита, у 8 детей АР сочетался с конъюнктивитом соответствующего генеза. Давность заболевания у всех детей составляла более 2 лет. Приступы зуда, чихание, закладывания носа возникали в сезон цветения растений. У 18 детей наблюдался круглогодичный АР. Обострения наступали при контактах с бытовыми аллергенами и животными, шерсть которых была аллергеном. У 20 детей диагноз подтверждался выявлением IgE-антител в ИФА; кровь остальных детей в данной реакции не исследовалась.
Лечение аллергодилом проводилось после уточнения аллергологического диагноза. Дети первой группы (15 человек) с сезонным пыльцевым АР с давностью не менее двух сезонов получали спрей аллергодила дважды в день. Ринорея уменьшалась через 4–6-й дней у всех детей, зуд в носу ослабевал на 4–5-й день. Выраженность ринита уменьшалась в среднем на 9,5 ± 1,4 баллов от исходных 25 ± 3,6. Полностью симптомы исчезли у 8 детей к 12-му дню, у двух частично сохранилась заложенность носа. Следовательно, аллергодил подавлял в первую очередь гистаминовые симптомы аллергии.
Вторая группа детей (18 человек) имела круглогодичный ринит. Аллергодил применялся дважды в день в течение 2 недель. Через 6–7 дней симптомы ринита четко ослабевали, а к концу 2-й недели они отсутствовали у 13 детей данной группы, но у 5 сохранялась заложенность носа.
Клиническая эффективность лечения аллергодилом в период обострения ринитов может быть оценена как высокая. Кроме того, аллергодил хорошо совместим с другими препаратами, применяющимися для лечения осложненных вариантов аллергического воспаления.
Выводы:
1. Азеластин гидрохлорид в виде назального спрея «Аллергодил» высокоэффективен при лечении обострений АР и улучшает качество жизни пациентов.
2. Аллергодил рекомендуется в качестве препарата первой линии для лечения АР у взрослых и детей.
3. Аллергодил обладает тройным механизмом действия: антигистаминным, противовоспалительным, мембраностабилизирующим. Препарат прост в применении для быстрого и эффективного купирования симптомов АР, имеет гибкую систему дозирования, быстрое начало (15 мин) и достаточную продолжительность действия (12 ч).
4. По сравнению с пероральными антигистаминными препаратами аллергодил имеет более высокую эффективность и быстрое начало действия.
5. Эффективность препарата сопоставима с таковой интраназальных глюкокортикостероидов, но он оказывает более быстрый эффект и комплексное действие как при монотерапии, так и в комбинации с ГКС.
Л И Т Е Р А Т У Р А
1. Ильина Н.И. // Российская ринология. – 1999. – № 1. – С. 23–25.
2. Иммунология и аллергология для ЛОР-врачей: рук-во для врачей / под ред. Д. К. Новикова. – М.: ООО «Медицинское информационное агенство», 2006. – 512 с.
3. Иммунопатология и аллергология. Стандарты диагностики и лечения / под ред. Р. М. Хаитова. – М., 2001. – 105 с.
4. Лечение аллергического ринита и его влияние на астму. ARIA / под ред. Р.И. Сепиашвили. – М.: Изд-во «Медицина-Здоровье», 2003. – 23 с.
5. Неотложная терапия и профилактика аллергических заболеваний / под ред. Д. К. Новикова. – Витебск, 2008. – 354 с.
6. Новиков Д.К. Клиническая аллергология. – Минск: Вышэйш. школа, 1991. – 511 с.
7. Новиков Д.К., Новиков П.Д., Выхристенко Л.Р., Титова Н.Д. Аллергические болезни. – Витебск, ВГМУ, 2012. – 203 c.
8. Новикова В.И., Новиков П.Д., Минин С.Е. // Иммунопатология, аллергология, инфектология. – 1999. – № 1. – С. 73–74.
9. Al Suleimani Y.M., Walker M.J.A. // Pharmacol. Therapeut. – 2007. – Vol. 114. – Р. 233–260.
10. Altana Pharma. Allergies in America: a landmark survey of nasal allergy sufferers. – HealthSTAR Communications, Inc., 2006.
11. Bauchau V., Durham S.R. // Eur. Respir. J. – 2004. – Vol. 24, N 5. – Р. 758–764.
12. Behncke V.B., Alemar G.O., Kaufman D.A., Eidelman F.J. // Allergy Clin. Immunol. – 2006. – Vol. 117, N 2. – Р. 263–263.
13. Berger W.E., White M.V. // Ann. Allergy Asthma Immunol. – 2003. – Vol. 91. – Р. 205–211.
14. Bernstein J.A. // Curr. Med. Res. Opin. – 2007. – Vol. 23. – Р. 2441–2452.
15. Corren J., Storms W., Bernstein J. et al. // Clin. Ther. – 2005. – Vol. 27. – Р. 543–553.
16. Horak H. // Expert Rev. Clin. Immunol. – 2009. – Vol. 5, N 6. – P. 659–669.
17. Kaliner M.A. // Ann. Allergy Asthma Immunol. – 2007. – Vol. 99, N 5. – P. 383–390.
18. LaForce C.F., Corren J., Wheeler W.J., Berger W.E. // Arm. Allergy Asthma Immunol. – 2004. – Vol. 93. – Р. 154–159.
19. Lee C., Corren J. // Exp. Opin. Pharmacother. – 2007. – Vol. 8. – Р. 701–709.
20. Lee T., Pickard S. // Pharmacotherapy. – 2007. – Vol. 27. – Р. 852–859.
21. Liberman P., Kaliner M.A., Wheeler W.J. // Cur. Med. Res. Opin. – 2005. – Vol. 21. – Р. 611–618.
22. Lumry W., Prenner B., Corren J., Wheeler W. // Ann. Allergy Asthma Immunol. – 2007. – Vol. 99. – Р. 267–272.
23.Mahr Т.А., Sheth K. // Pediatr. Rev. – 2005. – Vol. 26. – Р. 284–289.
24. Meltzer E.O., Sacks H. // Allergy Clin. Immunol. – 2006. – Vol. 117, N 2. – Р. S324.
25. Patel P., D’Andrea C., Sacks H.J. // Am. J. Rhinol. – 2007. – Vol. 21. – Р. 499–503.
26. Ratner P.H., Hampel F., Van Bavel J. et al. // Ann. Allergy Asthma Immunol. – 2008. – Vol. 100, N 1. – Р. 74–81.
27. Reed S.D., Lee Т.А., McCrory D.C. // Pharmacoeconomics. – 2004. – Vol. 22. – Р. 345–361.
28. Schatz M. // Allergy. – 2007. – Vol. 62. – Р. 9–16.
Медицинские новости. – 2013. – №5. – С. 38-42.
Внимание! Статья адресована врачам-специалистам. Перепечатка данной статьи или её фрагментов в Интернете без гиперссылки на первоисточник рассматривается как нарушение авторских прав.