|

Барбук О.А.
Применение розувастатина (Мертенила) в лечении бессимптомного атеросклероза у пациентов трудоспособного возраста
Республиканский научно-практический центр «Кардиология», Минск, Беларусь
Внимание! Статья адресована врачам-специалистам
Barbuk O.A.
Republican Research and Practical Center «Cardiology», Minsk, Belarus
The use of rosuvastatin (Mertenil) in the treatment
of asymptomatic atherosclerosis in patients of working age
Резюме. Атеросклероз, по современным представлениям, является хронически текущим волнообразным процессом с разной скоростью прогрессирования у разных индивидуумов и длительным субклиническим периодом, то есть начинает развиваться задолго до появления симптомов. В работе представлены особенности развития и течения бессимптомного атеросклероза в трудоспособном возрасте с оценкой гиполипидемической и антиатеросклеротической эффективности применения розувастатина (Мертенила) у данной категории пациентов.
Ключевые слова: бессимптомный (субклинический) атеросклероз, трудоспособный возраст, дислипидемия, гиперхолестеринемия, ишемическая болезнь сердца (ИБС), статины, розувастатин.
Медицинские новости. – 2018. – №9. – С. 29–34.
Summary. Atherosclerosis, according to modern concepts, is a chronically current wave-like process with different rates of progression in different individuals, and a long subclinical period, begins to develop long before the onset of symptoms. The article devoted to the study of the features of development and course of asymptomatic atherosclerosis in able-bodied age with evaluation of lipid-lowering and anti-atherosclerotic effectiveness of rosuvastatin (Mertenil) in this category of patients.
Keywords: asymptomatic (subclinical) atherosclerosis, working age, dyslipidemia, hypercholesterolemia, ischemic heart disease (IHD), statins, rosuvastatin.
Meditsinskie novosti. – 2018. – N9. – P. 29–34.
Несмотря на достижения современной кардиологии, по данным Всемирной организации здравоохранения, атеросклероз и связанные с ним заболевания, в первую очередь ишемическая болезнь сердца (ИБС), сохраняют за собой ведущее место среди причин заболеваемости, потери трудоспособности, инвалидности и смертности населения в экономически развитых странах [1–4]. В Республике Беларусь в структуре смертности на долю болезней системы кровообращения (БСК) приходится 55,2%, что составляет 694,3 на 100 тыс. населения, из них 133,2 на 100 тыс. населения трудоспособного возраста (Белкомстат, 2016). В России из всех умерших от БСК 36% мужчин и 41% женщин приходится на трудоспособный возраст (Госкомстат, 2007) [1].
Среди БСК лидирующее место в группе причин смерти занимает ИБС – 69,0% случаев (Белкомстат, 2016). За последние 20 лет наблюдается рост заболеваемости ИБС среди населения молодого и среднего возраста. В общей структуре заболеваемости ИБС молодые люди (возраст до 45 лет) составляют 3–10%. Стабильная стенокардия у молодых людей встречается в 0,4–1,6% случаев [1, 4–6]. P.A. Poole-Wilsonи соавт. (2007) отмечают, что смертность при стенокардии в течение года составляет 0,9–1,7%, а частота нефатальных инфарктов миокарда (ИМ) – 1,1–1,5% [6]. Более чем в половине случаев дебютом заболевания в молодом возрасте является острый инфаркт миокарда. В настоящее время сложным и спорным для ученого сообщества остается вопрос о причинах возникновения и возможностях оценки риска развития ИБС у лиц молодого возраста. Таким образом, необходимо дальнейшее изучение дополнительных маркеров атеросклероза у лиц трудоспособного возраста и оценка результатов применения новых диагностических методик, позволяющих на ранней стадии выявить атеросклеротические изменения коронарных артерий.
Известно, что на протяжении многих лет атеросклероз может развиваться бессимптомно. Нередко первыми клиническими проявлениями атеросклероза являются острые сердечно-сосудистые события (ССС) с фатальным исходом, а развитие стабильных форм атеросклеротических заболеваний указывает на далеко зашедшую стадию патологического процесса [1, 6–8]. В связи с этим во всем мире все большее внимание уделяется изучению субклинического атеросклероза, что позволит своевременно выявлять лиц с высоким риском, нуждающихся в интенсивной модификации образа жизни и, по мере необходимости, в медикаментозной терапии.
В данной работеизучали клинико-функциональные и биохимические особенности развития бессимптомного атеросклероза у лиц трудоспособного возрастаи оценивали гиполипидемическую и антиатеросклеротическую эффективность розуваститина (Мертенил, ОАО «Гедеон Рихтер», Венгрия) у данной категории пациентов.
Наблюдали лиц трудоспособного в возрасте от 25 до 50 лет, не предъявляющих жалоб со стороны сердечно-сосудистой системы, не имеющих хронических заболеваний, патологии щитовидной железы и сахарного диабета, подписавших информированное согласие. Всем пациентам проводилось общеклиническое обследование, включающее измерение офисного артериального давления (АД), регистрацию ЭКГ в 12 отведениях по стандартной методике, оценку антропометрических данных (рост и вес с расчетом индекса массы тела (ИМТ), окружность талии). Абдоминальное ожирение (АО) определялось по критериям IDF (2005) (окружность талии ≥94 см – для мужчин и ≥80 см – для женщин). Проводилось анкетирование для выявления факторов риска (ФР) развития сердечно-сосудистых заболеваний (ССЗ), изучался семейный анамнез. Всем включенным в наблюдение определяли каротидно-феморальную скорость распространения пульсовой волны (СПВР), характеризующую жесткость сосудистой стенки, с использованием аппарата Sphygmo Cor. Для верификации бессимптомного атеросклероза (БА) проводили исследование брахиоцефальных артерий (БЦА) с помощью ультразвукового метода и компьютерной томографии (КТ) с оценкой коронарного кальция. Концентрации общего холестерина (ОХС), триглицеридов (ТГ), холестерина липопротеинов высокой плотности (ХС ЛПВП), холестерина липопротеинов низкой плотности (ХС ЛПНП) в сыворотке венозной крови, взятой утром натощак, определяли колориметрическим фотометрическим методом с использованием стандартных реагентов BeekmanCoulter (США). Дополнительные показатели липидного обмена: апопротеин А1 (АпоА1), апопротеин В100 (АпоВ100) определяли иммунотурбодиметрическим методом с применением стандартных реагентов BeekmanCoulter (США), липопротеин (а) (ЛП(а)) – реагенты Randox (Великобритания) на анализаторе OlympusAU 400 (США). Статистический анализ проведен с помощью статистического пакета программ StatSoftSTATISTICA 6.0 для Windows (США), MSExcelс использованием общепринятых методов.
Результаты и обсуждение
Исследовано 139 трудоспособных лиц, возраст которых составил 42,0±6,18 года. Из них 56 (40,3%) женщин и 83 (59,7%) мужчины. По результатам комплексного обследования, бессимптомный атеросклероз (БА) выявлен у 59 (42,5%) пациентов, группу здоровых лиц составили 43 (30,9%) человека, а группу сравнения с уже развившимся заболеванием, таким как ИБС, – 37 (26,6%) пациентов (рисунок).
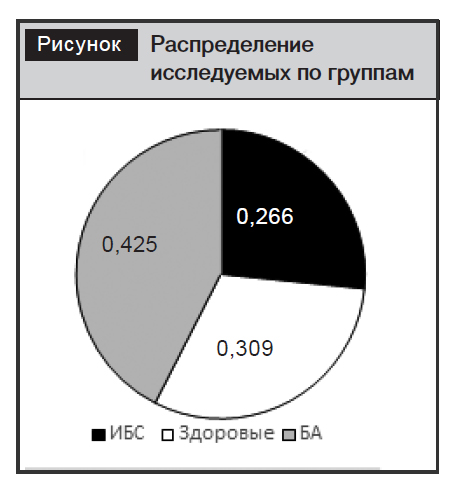
Бессимптомный атеросклероз диагностирован у 59 пациентов трудоспособного возраста (42,9±5,36 года). Из них 66,1% (n=39) составили мужчины и 33,9% (n=20) – женщины. Согласно данным анкетирования, в этой группе наблюдения 15 (25,4%) пациентов курят, 14 (23,7%) – бросили курить в течение 6,7±4,75 года, не курят – 30 (50,9%). В 49,2% случаев (n=29) у пациентов с бессимптомным течением атеросклероза выявлялась АГ, что согласуется с литературными данными о влиянии на ремоделирование сосудистой стенки повышенного артериального давления. Однако, учитывая тот факт, что у вышеуказанных пациентов ранее состояние липидного обмена не изучалось, не представляется возможным объективизировать, какой процесс у них начал развиваться раньше, атеросклероз или АГ. Наследственность по раннему развитию ССЗ у родственников в этой группе отягощена у 14 (23,7%) человек. Распространенность избыточной массы тела и нарушения жирового обмена (НЖО) I степени (ИМТ >25 кг/м2) у пациентов с БА составила 84,8% (50 человек), при этом с НЖО I степени (ИМТ >30 кг/м2) –35,6%. Абдоминальное ожирение отмечалось у 41 (69,5%) пациента, причем увеличение окружности талии было у 22% женщин и 47,5% мужчин.
Группу сравнения составили 37 пациентов с ИБС сопоставимого возраста (средний возраст – 45,8±4,2 года), из них 12 (32,4%) женщин и 25 (67,6%) мужчин. У 23 (62,2%) пациентов выявлен стенозирующий атеросклероз коронарных артерий, в связи с чем проводилось хирургическое лечение (ЧКВ, АКШ). По данным анкетирования, в этой группе наблюдения 9 (24,3%) пациентов курят, 28 (75,7%) – не курят или бросили курить в течение 4,4±4,25 года, наследственность по ССЗ отягощена только у 14 (37,8%) пациентов. АГ регистрировалась у 54,2% (n=20) пациентов с ИБС, избыточная масса тела и НЖО I степени отмечались у 75,7% (n=28) в сочетании с увеличением окружности талии у 70,3% наблюдаемых (8 женщин и 18 мужчин).
Таким образом, по основным клинико-антропометрическим показателям пациенты с бессимптомным течением атеросклероза и с клиническими проявлениями этого процесса в виде ИБС достоверно не различались.
Группу здоровых составили 19 (44,2%) мужчин и 24 (55,8%) женщины, средний возраст – 37,4±5,91 года. В этой группе не курили 26 (60,5%) человек, наследственность по ССЗ отягощена у 12 (27,9%) обследуемых. В 44,2% случаев у здоровых лиц трудоспособного возраста определялась избыточная масса тела и НЖО I степени.
Клинико-функциональные особенности пациентов с бессимптомным атеросклерозом
Согласно рекомендациям Европейского общества кардиологов по лечению дислипидемий (2011) и рекомендациям по сердечно-сосудистой профилактике (2016), для выявления и верификации субклинического атеросклероза всем лицам трудоспособного возраста, включенным в программу, выполнялись УЗИ БЦА, КТ с определением кальциевого индекса и регистрировалась каротидно-феморальная СРПВ [7, 9]. Как представлено в таблице 1, показатели, характеризующие СРПВ, в исследуемых группах не превышали нормальных значений. Однако показатели, характеризующие состояние сосудистой стенки (аорты), были достоверно выше у пациентов с бессимптомным атеросклерозом по сравнению с таковыми у здоровых лиц, что может свидетельствовать о развитии процессов ремоделирования сосудистой стенки и повышении ее жесткости.
Таблица 1. Показатели, характеризующие СРПВ в аорте в исследуемых группах (М±SD)
|
Показатель
|
Пациенты
с БА,
n=59
|
Пациенты
с ИБС, n=37
|
Группа здоровых, n=43
|
p
|
Норма
|
|
СПВР, м/сек
|
8,6±2,03
|
8,3±1,41
|
8,1±1,21
|
н/д
|
<10
|
|
Систолическое
(центральное) давление
в аорте, мм рт. ст.
|
128,4±18,39
|
122,6±15,54
|
110,1±12,87
|
p1-3=0,0002*
|
<140
|
|
Пульсовое
давление
в аорте, мм рт. ст.
|
39,2±9,39
|
36,5±10,06
|
32,6±6,34
|
p1-3=0,0001*
|
<50
|
|
Давление
аугментации,
мм рт. ст.
|
9,9±6,26
|
11,2±6,14
|
6,1±4,80
|
p1-3=0,001*
|
<17
|
|
Индекс
аугментации, %
|
23,8±11,75
|
29,8±11,78
|
17,8±13,59
|
p1-3=0,02*; p1-2 =0,01*
|
<25
|
|
Стандартный
индекс, %
|
20,1±11,54
|
26,6±11,59
|
12,7±13,35
|
p1-3=0,004*; p1-2 =0,01*
|
12–35
|
Примечание: Здесь и в табл. 2, 3, 4 * – достоверность показателей в сравнении между группами, p<0,05.
У пациентов с ИБС показатель СРПВ также не превышал нормальных значений, что по-видимому связано с регулярным приемом антиангинальных и гипотензивных препаратов. Однако в этой группе по сравнению с пациентами с бессимптомным атеросклерозом отмечалось достоверное увеличение индекса аугментации и стандартного индекса. Это свидетельствует о прогрессирующем снижении эластических свойств артериальных сосудов у пациентов с коронарным атеросклерозом и развившейся ИБС. Повышение ригидности стенок сосудов приводит к нарушению демпфирующей функции магистральных артерий, что сопровождается увеличением постнагрузки на левый желудочек сердца, усилением потребления кислорода миокардом и развитием в дальнейшем субэндокардиальной ишемии. Включается гемодинамический путь влияния на коронарный кровоток. Таким образом, повышение артериальной жесткости можно рассматривать не только как фактор риска развития ИБС, но и как независимый предиктор ССО у пациентов с уже развившейся ИБС.
Общую группу лиц трудоспособного возраста без ИБС составили 102 человека. Исходно в исследование включались трудоспособные лица с низким сердечно-сосудистым риском (ССР) по шкале SCORE. Однако, по результатам УЗИ БЦА, у 22 (21,6%) пациентов было диагностировано гемодинамически незначимое стенозирование БЦА в разных отделах (табл. 2). Увеличение кальциевого индекса (КИ) по результатам КТ отмечалось только у 12 (11,8%) обследованных, причем у одного пациента КИ был 441, что свидетельствует о высоком риске развития коронарного атеросклероза и ИБС [7, 8]. Таким образом, у 33,3% (n=34) обследуемых под низким ССР скрывался очень высокий риск, что необходимо учитывать в стратегии профилактики ИБС у лиц трудоспособного возраста.
Таблица 2. Основные клинико-функциональные показатели (Эхо-КГ, УЗИ БЦА, КТ) в исследуемых группах (М±SD)
|
Показатель
|
Пациенты с БА,
n=59
|
Пациенты с ИБС,
n=37
|
Группа здоровых, n=43
|
p
|
Норма
|
|
Возраст, годы
|
42,9±5,36
|
45,8±4,20
|
37,4±5,91
|
н/д
|
–
|
|
ИМТ, кг/м2
|
28,4±4,18
|
28,9±5,06
|
24,2±3,85
|
н/д
|
> 25 кг/м2
|
|
Вес при рождении, г
|
3492,4±499,9
|
3481,3±434,3
|
3509,2±395,0
|
н/д
|
-–
|
|
ОТ, см: мужчины/женщины
|
97,4±8,21/
84,9±11,91
|
100,6±11,60/
106,0±19,80
|
87,8±8,58/
74,3±11,50
|
p1-3=0,001*/
0,01*
|
94/80
|
|
ТКИМ справа, мм
|
0,8±0,19
|
0,9±0,15
|
0,7±0,67
|
p1-3=0,01*
|
<0,9
|
|
ТКИМ слева, мм
|
0,8±0,20
|
0,9±0,17
|
0,7±0,82
|
н/д
|
<0,9
|
|
АСБ, n пациентов
|
22 (37,3%)
|
20 (54,1%)
|
–
|
–
|
–
|
|
Висцеральный жир, см3
|
80,2±36,06
|
92,3±23,08
|
40,6±22,45
|
p1–3=0,0001*;
p2–3=0,0001*
|
Расчетный
показатель
|
|
Кальциевый индекс (КИ)
|
20,4±77,91
|
–
|
0
|
–
|
0
|
|
ММ ЛЖ, г
|
229,2±62,12
|
270,2±89,45
|
174,6±40,02
|
p1-3=0,000*;
p1-2=0,001*
|
<200
|
|
ИММ ЛЖ, г/м2
|
110,1±23,71
|
132,5±39,79
|
93,5±14,47
|
p1-3=0,0001*;
p1-2=0,001*
|
<125
|
|
Толщина МЖП, мм
|
10,7±1,41
|
10,6±2,30
|
9,4±1,13
|
p1-3=0,000*
|
≤10
|
|
Толщина ЗС, мм
|
10,4±1,27
|
10,4±1,45
|
9,4±1,12
|
p1-3=0,000*
|
≤10
|
Как представлено в данных таблицы 2, у пациентов с БА по сравнению со здоровыми лицами сопоставимого возраста, по данным УЗИ БЦА, определялись атеросклеротические бляшки (АСБ) в сонных артериях с гемодинамически незначимым стенозированием просвета сосуда в 37,3% случаев, хотя средние значения ТКИМ достоверно не отличались от нормальных показателей (N<0,9 мм в зависимости от возраста). Кальцификация коронарных артерий выявлена у 20,3% пациентов. Абдоминальное ожирение отмечалось у 41 пациента (13 женщин и 28 мужчин) с бессимптомным атеросклерозом, что составило 69,5%, в то время как в группе здоровых лиц только у 27,9% (12 человек, из них 7 мужчин и 5 женщин) окружность талии превышала нормальные значения (?2=24,0; р<0,001). Причем достоверно окружность талии была увеличена как у мужчин, так и у женщин с БА по сравнению c показателями у здоровых лиц.
Также был проанализирован такой независимый маркер ССЗ, как гипертрофия левого желудочка (ГЛЖ), определяемая по данным Эхо-КГ. Во всех исследуемых группах средние значения показателей, характеризующих ГЛЖ, достоверно не отличались от нормы. Однако у пациентов с БА по сравнению со здоровыми лицами отмечалось статистически значимое увеличение толщины миокарда межжелудочковой перегородки (МЖП) и задней стенки левого желудочка (ЗС ЛЖ), что сочеталось с увеличением массы миокарда (ММ ЛЖ) и индекса массы миокарда (ИММ ЛЖ). Одновременно отмечалась положительная корреляция антропометрических показателей ИМТ и окружности талии (ОТ) с ММ ЛЖ (r=0,50, r=0,58 соответственно, р<0,05), с толщиной МЖП (r=0,37, r=0,47 соответственно, р<0,05) и ЗС ЛЖ (r=0,38, r=0,57 соответственно, р<0,05). Такая же зависимость, не более тесная, наблюдалась и у здоровых лиц (ИМТ и ОТ с ММ ЛЖ: r=0,61, r=0,74 соответственно, р<0,05), а в группе пациентов с ИБС отмечалась положительная взаимосвязь только ОТ с ММ ЛЖ (r=0,38; р<0,05). Можно предположить, что нарушение жирового обмена на ранних этапах развития сердечно-сосудистого континуума влияет на ремоделирование сердца.
В группе с бессимптомным течением атеросклероза выявлены достоверные отрицательные корреляционные взаимосвязи ИМТ и ОТ с показателями, характеризующими СРПВ (ОТ с индексом аугментации r=-0,50, со стандартным индексом r=-0,42, р<0,05; ИМТ с индексом аугментации r=-0,51, со стандартным индексом r=-0,45, р<0,05). Одновременно в этой же группе отмечалось достоверное увеличение содержания висцерального жира по сравнению с показателями у здоровых лиц (80,2±36,06 см3, 40,6±22,45 см3, p=0,0001), коррелирующее с ИМТ и ОТ (r=0,53, r=0,80 соответственно, р<0,05). Такие же положительные взаимосвязи ИМТ и ОТ с содержанием висцерального жира выявлены и у здоровых лиц (r=0,72, r=0,78 соответственно, p<0,05). Вес при рождении в группе с БА тесно коррелировал со стандартным индексом СРПВ: r=-0,72 и с ТКИМ: r=0,55, р<0,05, что требует дальнейшего наблюдения и анализа.
Таким образом, у пациентов с субклиническим атеросклерозом часто встречается нарушение жирового обмена и абдоминальное ожирение в сочетании с повышением жесткости артериальных сосудов, что свидетельствует о развитии процессов ремоделирования сосудистой стенки и создании субстрата для формирования атеросклеротических бляшек.
Биохимические маркеры атерогенеза у пациентов с бессимптомным атеросклерозом в сравнении со здоровыми лицами и пациентами с ИБС
Для анализа липидного обмена использовали нормы, предложенные Европейским обществом кардиологов в рекомендациях по лечению дислипидемий (2011) и рекомендациях по сердечно-сосудистой профилактике (2016), для лиц трудоспособного возраста с низким и умеренным ССР по шкале SCORE (ОХС<5 ммоль/л, ХС ЛПНП<3 ммоль/л) и пациентов с ИБС (ОХС<4,5 ммоль/л, ХС ЛПНП<1,8 ммоль/л) [7, 9].
В нашем исследовании дислипидемия достоверно чаще наблюдалась у пациентов с бессимптомным течением атеросклероза в 77,9% случаев, по сравнению со здоровыми лицами 58,1% (?2=11,6; р<0,001). Хотелось бы отметить высокую распространенность нарушений липидного обмена у практически здоровых лиц, причем эта категория трудоспособного населения самостоятельно не обследуется и не знает о наличии у них дислипидемии. Также в практическом здравоохранении отсутствуют методические рекомендации по профилактическому наблюдению за лицами молодого и среднего возраста, не предъявляющих жалоб со стороны сердечно-сосудистой системы. В связи с чем у этой категории своевременно не выявляется дислипидемия и не проводится коррекция модифицируемых факторов риска (ФР) ССЗ и лечение нарушений липидного обмена, что способствует развитию атеросклеротического процесса и в дальнейшем ИБС.
Определяя показатели липидного обмена в группе исследуемых, выявлены атерогенные изменения, которые проявлялись превышением целевых уровней как ОХС, так и отдельных фракций (табл. 3), что является неблагоприятным фактором в развитии и прогрессировании системного, а также внутрикоронарного атеросклероза.
Во всех группах отмечалось увеличение средних значений ОХС, ХС ЛПНП по сравнению с рекомендуемой для каждой категории пациентов нормой. Причем у пациентов с бессимптомным атеросклерозом наблюдалось достоверное увеличение уровня ОХС и ХС ЛПНП в сравнении как со здоровыми лицами, так и с пациентами с ИБС, а также АпоВ100 по сравнению с группой здоровых. Как известно, изменение соотношения фракций ХС в крови за счет повышения ХС ЛПНП ускоряет развитие атеросклероза. ХС ЛПНП считается атерогенным показателем липидного обмена, его количественное накопление создает субстрат для формирования атеросклеротической бляшки. Одновременно в этой группе сохранялось достаточно высокое содержание ХС ЛПВП. Хотелось бы отметить, что дислипидемия у пациентов с БА сочеталась с достоверным увеличением концентрации глюкозы в крови по сравнению со здоровыми лицами (см. табл. 3), хотя этот показатель не превышал пороговых значений.
Таблица 3. Показатели липидного, углеводного обмена и дополнительные маркеры атерогенеза в исследуемых группах (М±SD)
|
Показатель
|
Пациенты с БА, n=59
|
Группа здоровых, n=43
|
Пациенты с ИБС, n=37
|
p
|
|
Референтные значения
|
|
ОХС, ммоль/л
|
5,9±0,98
|
5,5±1,31
|
4,8±1,51*
|
p1-2= 0,08; p1-3= 0,0003
|
|
1,0–5,2
|
|
ХС ЛПНП, ммоль/л
|
4,1±0,79
|
3,4±0,95*
|
3,0±1,23*
|
p1-2= 0,002; p1-3= 0,000
|
|
2,60–3,30
|
|
ХС ЛПВП, ммоль/л
|
1,3±0,34
|
1,5±0,37
|
1,2±0,38*
|
p1-2= 0,04; p1-3= 0,01
|
|
1,03–1,55
|
|
ТГ, ммоль/л
|
1,8±1,18
|
1,3±1,29
|
1,9±1,45
|
н/д
|
|
0,10–2,25
|
|
Коэффициент
атерогенности, %
|
3,6±1,14
|
2,8±1,32*
|
3,3±1,25
|
p1-2=0,003
|
|
1,2–3,3
|
|
СРБ, мг/л
|
2,5±3,56
|
1,6±1,61
|
2,9±2,96
|
н/д
|
|
0,0–5,0
|
|
Мочевая кислота, мкмоль/л
|
351,2±76,49
|
299,8±74,68*
|
380,9±98,32
|
p1-2=0,002
|
|
154,7–428,4
|
|
ЛП(а), мг/дл
|
26,2±22,87
|
24,2±26,25
|
39,7±30,81*
|
p1-3=0,01
|
|
0,0–30,0
|
|
АпоА1, г/л
|
1,4±0,21
|
1,4±0,20
|
1,3±0,31
|
н/д
|
|
1,05–2,05
|
|
АпоВ100, г/л
|
1,3±0,97
|
0,9±0,61*
|
1,2±1,01
|
p1-2=0,04
|
|
0,55–1,40
|
|
Фибриноген, г/л
|
3,5±0,89
|
3,1±1,26
|
3,9±0,73*
|
p1-3=0,013
|
|
2–4
|
|
Глюкоза сыворотки
венозной крови, ммоль/л
|
5,4±0,51
|
5,1±0,49*
|
5,9±0,80*
|
p1-2=0,004; p1-3=0,003
|
|
4,1–5,9
|
Таким образом, у пациентов с бессимптомным атеросклерозом гиперхолестеринемия, повышение содержания в крови ХС ЛПНП и АпоВ100 в сочетании с повышенным уровнем глюкозы могут являться прогностически неблагоприятными факторами прогрессирования атеросклероза и развития более тяжелых его форм с клиническими проявлениями.
Как представлено в таблице 3, у пациентов с ИБС, несмотря на прием статинов (розувастатин (Мертенил) в дозе 10 мг в сутки), целевые уровни ХС ЛПНП и ОХС достигнуты не были, что по-видимому связано с недостаточным индивидуальным титрованием дозы статинов. В этой же группе по сравнению с пациентами с БА отмечалось статистически значимое повышение такого независимого фактора риска развития ССЗ, как мочевая кислота (380,9±98,32 мкмоль/л, р=0,002) и уровня глюкозы. Одновременно у пациентов с ИБС отмечалось достоверное увеличение содержания Лп(а) (39,7±30,81 мг/дл, p=0,01) по сравнению с показателем при бессимптомном атеросклерозе. По литературным данным, Лп(а) является не только маркером атерогенеза, но и предиктором атеротромбоза [7, 8].
Уровень такого маркера воспаления, как С-реактивный белок (CРБ) в исследуемых группах достоверно не различался и не превышал нормальных показателей. Однако у пациентов с ИБС по сравнению с бессимптомным атеросклерозом наблюдалось статистически значимое увеличение другого маркера воспаления – фибриногена. Согласно многочисленным исследованиям, увеличение содержания воспалительных маркеров у пациентов с повышенным уровнем общего холестерина и холестерина липопротеинов низкой плотности резко повышает риск возникновения осложнений [6–8].
Проанализировав результаты исследования у пациентов с бессимптомным течением атеросклероза, мы выявили сильные отрицательные корреляционные взаимосвязи содержания ХС ЛПВП с ОТ и ИМТ (r=-0,70; r=-0,61 соответственно, p<0,05) и умеренные взаимосвязи уровня АпоА1 с ОТ, ИМТ (r=-0,45; r=-0,48 соответственно, p<0,05), одновременно отмечалась положительная взаимосвязь ОТ с уровнем триглицеридов и АпоВ100 (r=0,40; r=0,34 соответственно, p<0,05). Также ОТ и ИМТ коррелировали с уровнем глюкозы и мочевой кислоты (r=0,47, r=0,69, r=0,40, r=0,58 соответственно, p<0,05), что свидетельствует о тесной взаимосвязи нарушения жирового обмена и абдоминального ожирения с метаболизмом липидов, углеводов и мочевой кислоты. У этой категории пациентов абдоминальное ожирение может рассматриваться как фактор риска развития атеросклероза.
В группе здоровых лиц также отмечались отрицательные корреляционные взаимосвязи между уровнем ХС ЛПВП в плазме крови и ОТ, ИМТ (r=-0,63; r=-0,48 соответственно, p<0,05), уровнем АпоА1 и ОТ, ИМТ (r=-0,56; r=-0,42 соответственно, p<0,05), одновременно отмечалась положительная взаимосвязь ОТ и ИМТ с уровнем мочевой кислоты и СРБ (r=0,72, r=0,55, r=0,47, r=0,37 соответственно, p<0,05). Также ИМТ и ОТ коррелировали с триглицеридами (r=0,43; r=0,52, p<0,05). Хотелось бы отметить, что у пациентов с ИБС тоже наблюдалась взаимосвязь нарушения жирового обмена с метаболическими показателями. Отмечались положительные корреляционные взаимоотношения ИМТ с уровнем глюкозы и мочевой кислоты (r=0,58; r=0,49 соответственно, p<0,05), а также ОТ с уровнем СРБ и мочевой кислоты (r=0,95; r=0,54, p<0,05).
Таким образом, во всех исследуемых группах определялась дислипидемия, тесно взаимосвязанная с нарушением жирового обмена и абдоминальным ожирением, что необходимо учитывать в индивидуальных профилактических программах и медикаментозной терапии.
Влияние розувастатина (Мертенила) на биохимические и клинико-функциональные показатели у пациентов с бессимптомным атеросклерозом и у здоровых с дислипидемией
Дозы Мертенила назначались в зависимости от уровня гипер-холестеринемиии ХС ЛПНП (по 10 мг/сутки при содержании общего холестерина в диапазоне 5,0–5,5 ммоль/л, по 20 мг/сутки при более выраженной гиперхолестеринемии, средняя доза составила 14,6±2,56 мг/сутки).
Двенадцатинедельный курс Мерте-нила способствовал достоверному снижению ОХС (на 33,3%, р=0,001)и ХС ЛПНП (на 34,1%, р=0,01) у пациентов с бессимптомным атеросклерозом. В группездоровых с дислипидемией на фоне лечения розувастатином также наблюдалось достоверное уменьшение содержания ОХС на 29,3%, ХС ЛНПН – на 22,2% (табл. 4). В результате лечения нормализовались показатели липидного спектра во всех группах.
Таблица 4. Динамика биохимических показателей на фоне лечения Мертенилом (М±SD)
|
Показатель
|
Группа с БА, n=30
|
Группа здоровых, n=30
|
|
исх.
|
повт.
|
исх.
|
повт.
|
|
1
|
2
|
3
|
4
|
|
ОХС, ммоль/л
|
6,3±0,98
|
4,2±0,96*
|
5,8±1,21
|
4,1±0,93*
|
|
ХС ЛПНП, ммоль/л
|
4,4±0,79
|
2,9±0,86*
|
3,6±0,95
|
2,8±0,93*
|
|
ХС ЛПВП, ммоль/л
|
1,3±0,34
|
1,7±0,32
|
1,5±0,37
|
1,8±0,39
|
|
ТГ, ммоль/л
|
2,3±1,18
|
1,8±1,16
|
1,8±1,29
|
1,6±1,22
|
|
Коэффициент
атерогенности, %
|
3,6±1,14
|
2,4±1,04*
|
2,8±1,32
|
2,6±1,13
|
|
СРБ, мг/л
|
2,8±3,56
|
1,6±3,27*
|
1,6±1,61
|
1,3±1,33
|
|
Мочевая кислота,
мкмоль/л
|
351,2±76,49
|
350,1±74,03
|
299,8±74,68
|
289,1±76,45
|
|
ЛП(а), мг/дл
|
26,2±22,87
|
23,3±18,74
|
24,2±26,25
|
21,2±23,34
|
|
АпоА1, г/л
|
1,4±0,21
|
1,3±0,18
|
1,4±0,20
|
1,6±0,23
|
|
АпоВ100, г/л
|
1,9±0,97
|
1,3±0,89*
|
1,1±0,76
|
1,2±0,77
|
|
Фибриноген, г/л
|
3,5±0,89
|
3,4±0,78
|
3,1±1,26
|
3,3±0,76
|
|
Глюкоза сыворотки
венозной крови, ммоль/л
|
5,4±0,51
|
5,2±0,64
|
5,1±0,49
|
5,0±0,52
|
Хотелось бы отметить, что у пациентов с субклиническим атеросклерозом Мертенил оказал значительное влияние на уровень СРБ (уровень уменьшился на 42,9%, p<0,05) и на такой дополнительный показатель нарушения липидного обмена, как АпоВ100 (концентрация в крови уменьшилась на 31,6%). Это свидетельствует о выраженном гиполипидемическом и противовоспалительном эффекте розувастатина, что особенно важно для лечения атеросклероза на ранних стадиях. Интерес также представляет положительная динамика показателей, характеризующих СРПВ. В обеих группах отмечалось достоверное уменьшение индекса аугментации (21,8±11,75%; 17,8±13,59%) и пульсового давления в аорте (34,1±7,34; 31,2±6,39 мм рт. ст.), что свидетельствует об уменьшении ригидности артериальных сосудов, улучшении их эластических свойств и способности к релаксации. Таким образом, применение Мертенила у пациентов с бессимптомным атеросклерозом приводит к нормализации показателей липидного обмена, вызывает положительное ремоделирование в сосудистой стенке, оказывает антиатерогенный эффект и препятствует преждевременному старению артериальных сосудов.
Заключение
У пациентов с бессимптомным атеросклерозом гиперхолестеринемия, повышение содержания в крови уровня холестерина липопротеинов низкой плотности и аполипопротеина В100 в сочетании с нарушением жирового обмена и повышенным содержанием висцерального жира, снижением эластичности артериальной сосудистой стенкимогут являться прогностически неблагоприятными факторами прогрессирования атеросклероза и развития более тяжелых его форм с клиническими проявлениями в виде ИБС. Необходимо более тщательно проводить скрининг бессимптомного атеросклероза у лиц трудоспособного возраста с целью первичной профилактики ИБС. Лечение атеросклероза на ранних этапах с включением розувастатина (Мертенила) оказывает благоприятное влияние на липидный обмен, эластические свойства артерий и предупреждает преждевременное старение сосудов, что позволяет рекомендовать назначение Мертенила пациентам трудоспособного возраста с бессимптомным атеросклерозом.
Л И Т Е Р А Т У Р А
1. Оганов Р.Г., Масленникова Г.Я. // Профилактическая медицина. – 2009. – №6. – С.3–7.
2. Берштейн Л.Л. [и др.] // Кардиология. – 2012. – №10. – С.65–74.
3. Катамадзе Н.О., Берштейн Л.Л., Гришкин Ю.Н. // Кардиоваскулярная терапия и профилактика. – 2012. – №11 (2). – С.76–84.
4. Национальные рекомендации по кардиоваскулярной профилактике // Кардиоваскулярная терапия и профилактика. – 2011. – №10 (6), прил. 2(1). – 64 с.
5. Кобалава Ж.Д., Котовская Ю.В. Субклинический атеросклероз: современные возможности выявления, профилактики и воздействия. – М., 2012. – 13 с.
6. Оганов Р.Г., Масленникова Г.Я. // Кардиология. – 2007. – №1. – С.4–7.
7. ESC/EAS Guidelines for the management of dyslipidaemias // Europ. Heart J. – 2011. – Vol.32, N14. – P.1769–1818.
8. Бова А.А. Современные стратегии профилактики сердечно-cосудистых заболеваний – акцент на статины. – Минск, 2013. – 50 с.
9. ESC/EAS Guidelines on cardiovascular disease prevention in clinical practice // Europ. Heart J. – 2016. – Vol.37. – P.2315–2381.
Медицинские новости. – 2018. – №9. – С. 29-34.
Внимание! Статья адресована врачам-специалистам. Перепечатка данной статьи или её фрагментов в Интернете без гиперссылки на первоисточник рассматривается как нарушение авторских прав.
Содержание »
Архив »
|
|