Внимание! Статья адресована врачам-специалистам
Teshaev J.R., Ruziev U.S., Tavasharov B.N., Jumaev N.A.
Tashkent Medical Academy, Uzbekistan
Efficiency of bariatric and metabolic surgery in treatment of obesity
Резюме. Прооперировано 42 пациента в возрасте 22–62 года с различной формой ожирения и связанными с ним метаболическими нарушениями. Индекс массы тела варьировал в пределах 28–62. Все больные в той или иной степени выраженности имели симптомы метаболических нарушений. Пациентам выполнена рукавная резекция желудка, лапароскопическое минигастрошунтирование, гастрошунтирование по Ру с 180 см шунтирующей и 70 см алиментарной петлей, как самостоятельный метод оперативного лечения сахарного диабета 2-го типа, ассоцированного с ожирением. Эффективность потери массы тела после рукавной резекции желудка составила 73%, после шунтирующих операций – 89%.
Ключевые слова: ожирение, метаболический синдром, бариатрическая и метаболическая хирургия, гастрошунтирование.
Медицинские новости. – 2020. – №6. – С. 64–66.
Summary. We operated 42 patients, aged 22–62 years, with various forms of obesity and metabolic disorders associated with it. Body mass index ranged from 28–62. All patients in varying degrees of severity had symptoms of metabolic disorders. Performed sleeve gastrectomy, laparoscopic mini-gastric bypass, Roux-en-Y gastric bypass by the 180 cm bypass and 70 cm alimentary loop as an independent method for the surgical treatment of type 2 diabetes mellitus associated with obesity. The effectiveness of weight loss after sleeve gastrectomy was 73%, after bypass operations was 89%.
Keywords: obesity, metabolic syndrome, bariatric and metabolic surgery, gastric bypass.
Meditsinskie novosti. – 2020. – N6. – P. 64–66.
В современном мире распространенность ожирения приобрела масштабы эпидемии, особенно в развитых странах. Около 1,7 млрд человек имеют избыточную массу тела, причем 320 млн из них страдают ожирением. В Европе частота ожирения колеблется от 5 до 23% у мужчин и от 7 до 36% – у женщин. В Узбекистане процент людей, страдающих от избыточной массы тела или ожирения, составляет 24,9%. По заключению Всемирной организации здравоохранения, ожирение – это «неинфекционная эпидемия XXI века» [2, 4].
В 2000 г. Всемирная организация здравоохранения предложила снизить для представителей монголоидной расы порог избыточной массы тела с 25 до 23,5 кг/м2, а ожирения – с 30 до 27,5 кг/м2. Причиной этому были эпидемиологические исследования, показавшие, что монголоиды начинают страдать от проб-лем, связанных с полнотой, при более низком индексе массе тела [1, 2].
В тех случаях, когда индекс массы тела составляет 40 и выше, то даже при отсутствии осложнений ожирения говорят о морбидном (болезненном) ожирении. При наличии таких осложнений, как сахарный диабет 2-го типа, артериальная гипертензия, дислипидемия и патология суставов нижних конечностей, ожирение классифицируется как морбидное уже при индексе массы тела 35 и выше [1, 5–7].
В последние десятилетия ученые и клиницисты стали комплексно рассматривать различные метаболические нарушения и заболевания, связанные с ожирением. В результате они пришли к выводу, что эти патологии имеют общие проявления, и объединили их под названием «метаболический синдром» [2, 4, 6, 12].
Метаболический синдром, или синдром Х, – своего рода расплата за урбанизацию: гиподинамию, неправильное питание и малоподвижный образ жизни, который в дальнейшем может обернуться серьезными проблемами для здоровья. Существует даже условная схема этих последствий: метаболический синдром – 10–20 лет – атеросклероз – 10–20 лет – инфаркт, инсульт [9, 12, 15].
О наличии метаболического синдрома можно говорить, если у человека имеется не менее трех из следующих симптомов: избыточная масса тела; артериальная гипертензия; повышение уровня глюкозы в крови; дислипидемия (изменение соотношений липидов в крови); ранний атеросклероз; ишемическая болезнь сердца; подагра; повышение уровня мужских половых гормонов у женщин.
Сегодня при морбидном ожирении во всем мире наиболее эффективным и надежным методом лечения считается бариатрическая хирургия [3, 8, 13, 16]. Операции, направленные на ограничение количества потребляемой пищи и на уменьшение ее всасывания, приводят к выраженному и устойчивому снижению массы тела, а также к регрессии большинства сопутствующих заболеваний. Эффект бариатрических вмешательств сохраняется пожизненно, как правило, не требует соблюдения строгой диеты и приводит к значительному улучшению качества и увеличению продолжительности жизни [10, 14].
Операции по поводу ожирения известны в медицине с 50-х годов прошлого столетия, когда в США впервые было выполнено еюноилеошунтирование. За последние 25 лет предложены и активно применяются другие виды бариатрических операций (установка желудочного баллона, билиопанкреатическое шунтирование, бандажирование, рукавная резекция желудка). В настоящее время количество выполняемых в мире за 1 год хирургических вмешательств по поводу ожирения составляет более 340 000 (по данным 2011 г.) [6, 7]. Накоплено уже достаточно большое количество данных о высокой эффективности бариатрических операций в отдаленном периоде.
Эффективность снижения массы тела после вмешательства зависит, в первую очередь, от вида выполненной операции. Процент потери избыточной массы тела колеблется от 45 до 95, а эффект проявляется в течение 1–1,5 года. При наличии тяжелых сопутствующих заболеваний наиболее простые бариатрические операции могут быть малоэффективны и пациентам показаны более сложные виды вмешательств – желудочное или билиопанкреатическое шунтирование [1, 11].
Учитывая высокую распространенность и заболеваемость морбидным ожирением и связанными с ними метаболическими нарушениями в Узбекистане, мы также активно применяем бариатрическую и метаболическую хирургию для лечения этой категории больных.
Материалы и методы
На базе 1-й городской клинической больницы Ташкента в период 2015–2019 гг. нами прооперированы 42 пациента в возрасте 22–62 года с различной формой ожирения и связанными с ним метаболическими нарушениями. Индекс массы тела варьировал в пределах 28–62. Все больные в той или иной степени выраженности имели симптомы метаболических нарушений. Нужно отметить, что у 20 обследованных поводом для обращения за оперативным лечением ожирения явилось отсутствие или краткосрочность достигнутых результатов в снижении веса консервативными методами (диета, физические нагрузки, прием биологически активных добавок). У 22 больных первопричиной обращения был сахарный диабет 2-го типа (давность заболевания – от 3 до 15 лет), поэтому преследовали цель максимально воздействовать на процессы углеводного обмена, нежели снизить индекс массы тела, при этом понимая неразделимость бариатрических и метаболических вмешательств.
До операции всем больным проводили общий анализ крови всех параметров, биохимический анализ крови (АлТ, АсТ, мочевая кислота, креатинин), коагулограмму, ВСК. Показатели углеводного обмена (уровень глюкозы в крови, уровень гликированного гемоглобина – HbA1C, при необходимости – уровень инсулина натощак и после еды, С-реактивный белок). Также консультации других специалистов (эндокринолог-диабетолог, гепатолог, кардиолог, терапевт, реаниматолог-анестезиолог).
Рукавная резекция желудка выполнена 8 больным; 33 – гастрошунтирование по Ру с различной длиной, шунтирующей и алиментарной петлей; 11 – гастрошунтирование по Ру с 180 см шунтирующей и 70 см алиментарной петлей, как самостоятельный метод оперативного лечения сахарного диабета 2-го типа, ассоцированного с ожирением. Минигастрошунтирование выполнено 12 пациентам, из которых 6 страдали сахарным диабетом (табл. 1).
Таблица 1. Виды операций при ожирении и ожирении с сахарным диабетом 2-го типа
|
Вид операций
|
Рукавная
резекция
|
Гастрошунтиро-
вание по Ру
|
Минигастро-
шунтирование
|
|
абс.
|
%
|
абс.
|
%
|
абс.
|
%
|
|
Ожирение
|
8
|
19,0
|
11
|
26,2
|
5
|
11,9
|
|
Ожирение
и сахарный диабет
|
0
|
0
|
12
|
28,6
|
6
|
14,3
|
Результаты и обсуждение
В ранний послеоперационный период ведение больных требовало особого внимания (контроль и коррекция уровня глюкозы в крови и других метаболических параметров) в течение первых нескольких суток, остальные велись по принципу Fast Track Recovery. Все больные выписаны на 5–7-е сутки после операции в удовлетворительном состоянии. В дальнейшем пациенты проходили постоянное наблюдение всех касательных показателей, таких как уровень глюкозы в крови, инсулин натощак и после еды, скорость потери веса и т.д.
У больных потеря массы тела в срок 1 год после рукавной резекции желудка в среднем составила 25 кг. Конечно же, нужно отметить, что через 1 год потеря веса резко замедлялась или же останавливалась полностью (рис. 1).
У больных потеря веса в срок 1 год после шунтирующих операций составила в среднем 54 кг (рис. 2).
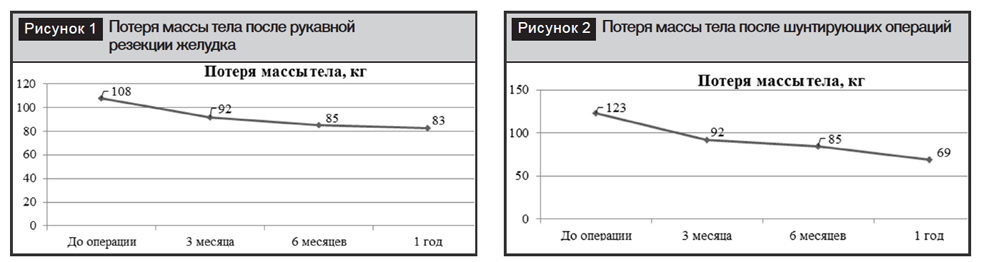
Процент потери веса рассчитан по формуле:
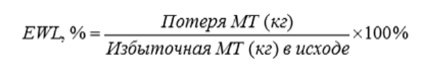
и составил в среднем 70% для рукавной резекции желудка и 85% – для шунтирующих операций.
Хотелось бы отдельно отметить 11 больных, которым проведено лапароскопическое минигастрошунтирование 5 троакарами (проколы передней брюшной стенки в стандартных точках по общепринятой методике по R. Rutledge), сформирован малый желудочек объемом около 150 мл, на протяжении 180 см от связки Трейтца наложен гастроэнтероанастамоз размером 6 см.
У всех пациентов с ожирением отмечалось повышение уровня С-реактивного белка, с чем связан метаболический синдром. После операций уровень С-реактивного белка понижался, как указано на рисунке 3.
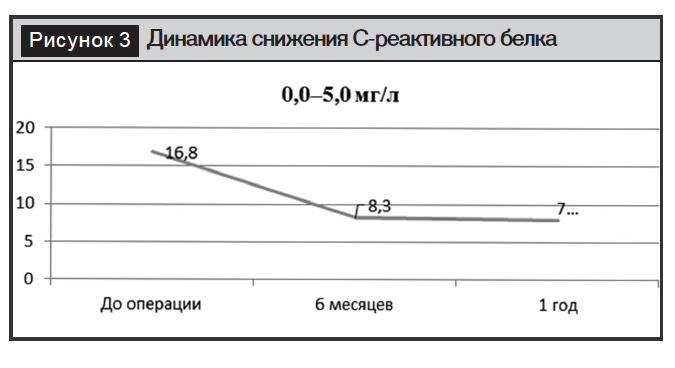
Все результаты до и после операции представлены на фоне приема медикаментозных препаратов и строгой диеты (сахаропонижающих, антигипертензивных и т.д.) (табл. 2).
Таблица 2. Показатели метаболического синдрома до и после операции
|
Показатель
|
До операции
|
После операции
(1 год)
|
|
Уровень глюкозы
в крови, ммоль/л
|
9,81±0,2
|
5,8±0,3
|
|
Уровень глюкозы
в крови после еды, ммоль/л
|
12,9±0,5
|
6,7±0,6
|
|
Гликированный гемоглобин, %
|
8,10±0,3
|
6,6±0,5
|
|
Инсулин до еды, mU/l
|
20,4±0,5
|
10,2±0,01
|
|
Инсулин после еды, mU/l
|
32,1±0,8
|
6,6±0,6
|
|
Артериальное давление, мм рт. ст.
|
150/90
|
130/80
|
|
Атерогенный фактор, ед.
|
5,0±0,1
|
4,8±0,2
|
Оценка эффективности выполненных нами операций при метаболическом синдроме показала высокую результативность в плане потери массы тела и симптомов метаболического синдрома шунтирующих операций по сравнению с рестриктивными (табл. 3).
Таблица 3. Эффективность шунтирующих и рестриктивных операций
|
Вид операции
|
Потеря лишнего веса
|
Сахарный диабет
|
Артериальная гипертензия
|
Дислипидемия
|
|
Гастрошунтирование по Ру
|
90%
|
90%
|
95%
|
90%
|
|
Минигастрошунтирование
|
85%
|
92%
|
85%
|
85%
|
|
Рукавная резекция
|
73%
|
–
|
50%
|
40%
|
Осложнения после вмешательств мы разделили на общехирургические и специфические. При этом у одного пациента после гастрошунтирования по Ру через 3 месяца наблюдался дефицит микроэлементов калия, магния и кальция, вследствие чего отмечалась дисметаболическая полинейропатия в виде парестезий. Общехирургические осложнения имелись у 3 больных, из них 2 – послеоперационные грыжи, 1 – нагноение раны (табл. 4). Осложнения отмечаются лишь после традиционного серединного доступа. После лапароскопических вмешательств осложнения не наблюдались.
Таблица 4. Осложнения после операций
|
Вид операции
|
Смертность
|
Специфические
|
Общехирургические
|
|
дефицит микро- и макроэлементов
|
дисметаболическая полинейропатия
|
грыжа
|
нагноение раны
|
|
Гастрошун-
тирование по Ру
|
0
|
1 (2,3%)
|
1 (2,3%)
|
2 (4,6%)
|
1 (2,3%)
|
|
Минигастрошунтирование
|
0
|
0
|
0
|
0
|
0
|
|
Рукавная резекция
|
0
|
0
|
0
|
0
|
0
|
Заключение
Наиболее эффективным методом хирургической коррекции морбидного ожирения и ассоциированными с ним заболеваниями является гастрошунтирование по Ру. Однако данный вид операции имеет техническую сложность выполнения и существует возможность неблагоприятного течения в послеоперационном периоде. Минигастрошунтирование практически не уступает в эффективности при дифференцированном подходе к каждому пациенту и выборе длины кишечных петель.
Рукавная резекция желудка ввиду только рестриктивного механизма недостаточно эффективна при метаболическом синдроме и имеет большой риск рецидива набора массы тела в течение нескольких лет после операции.
Таким образом, гастрошунтирование является золотым стандартом при хирургическом лечении ожирений и ассоциированным с ним заболеваний. Применение малоинвазивных методов гастрошунтирования способствует резкому уменьшению общехирургических и специфических осложнений.
Л И Т Е Р А Т У Р А
1. Яшков Ю.И. // Ожирение и метаболизм. – 2008. – №3. – С.16–18.
2. Яшков Ю.И., Ершова Е.В. // Ожирение и метаболизм. – 2011. – №3. – С.13–17.
3. American Society for Bariatric Surgery: Bariatric surgery: ASBS guidelines. www.lapsurgery.com 2004.
4. Bernstein D. Cardiovascular physiology. In Morbid Obesity. Perioperative management / A. Alvarez. 2nd ed. – Cambridge, 2010.
5. Berrington de Gonzalez A., Hartge P., et al. // N. Engl. J. Med. – 2010. – Vol.363. – Р. 2211–2219.
6. Buchwald H., Rudser K.D., Williams S.E., et al. // Ann. Surg. – 2010. – Vol.251. – Р.1034–1040.
7. Ceppa E.P., Ceppa D.P., Omotosho P.A., et al. // Surg. Obes. Relat. Dis. – 2011–2012. – N8. – Р.641–647.
8. Demaria E.J., Winegar D.A., Pate V.W., et al. // Ann. Surg. – 2010. – Vol.252. – Р.559–566.
9. dos Santos Moraes I.Jr., Madalosso C.A., Palma L.A., et al. // Obes. Surg. – 2009. – Vol.19. – Р.281–286.
10. Frühbeck G., Toplak H., Woodward E., et al. // Obes. Facts. – 2013. – N6. – Р.117–120.
11. Greenberg I., Sogg S., Perna F.M. // Obesity. – 2009. – Vol.17. – Р.880–884.
12. Laville M., Romon M., Chavrier G., et al. // Obes. Surg. – 2005. – Vol.15. – Р.1476–1480.
13. Neovius M., Narbro K., Keating C., et al. // JAMA. – 2012. – Vol.308. – Р.1132–1141.
14. Sarwer D.B., Dilks R.J., West-Smith L. // Surg. Obes. Rel. Dis. – 2011. – N7. – Р.644–651.
15. Talebpour M., Amoli B.S. // J. Laparoendosc Adv. Surg. Tech. A. – 2007. – Vol.17. – Р.793–798.
16. The Diabetes Surgery Summit Consensus Conference: Recommendations for the evaluation and use of gastrointestinal surgery to treat type 2 diabetes // Ann. Surg. – 2010. – Vol.251, N3. – P.309–405.
Медицинские новости. – 2020. – №6. – С. 64-66.
Внимание! Статья адресована врачам-специалистам. Перепечатка данной статьи или её фрагментов в Интернете без гиперссылки на первоисточник рассматривается как нарушение авторских прав.